运动协调研究
該文的醫學專家
最近審查:04.07.2025
运动协调障碍被称为“共济失调”。共济失调是指不同肌肉群之间缺乏协调,导致随意运动的准确性、比例性、节奏性、速度和幅度受损,以及维持平衡的能力受损。运动协调障碍可能由小脑及其连接受损、深部感觉障碍以及前庭影响不对称引起。因此,共济失调可分为小脑性共济失调、感觉性共济失调和前庭性共济失调。
小脑性共济失调
小脑半球控制同侧肢体,主要负责肢体(尤其是手臂)运动的协调性、流畅性和精确性。小脑蚓部在很大程度上控制步态和躯干运动的协调性。小脑性共济失调分为静态运动性共济失调和动态运动性共济失调。静态运动性共济失调主要表现为站立、行走以及躯干和肢体近端部分的运动。小脑蚓部受损时更常见。动态性共济失调表现为肢体(主要是其远端部分)的随意运动,小脑半球受损时更常见,并且发生在患侧。小脑性共济失调在运动开始和结束时尤其明显。小脑性共济失调的临床表现如下。
- 末端(在运动结束时明显)辨距不良(肌肉收缩程度与精确执行运动所需的程度之间的差异;运动通常过于剧烈 - 辨距过高)。
- 意向性震颤(当肢体接近目标时发生的运动抖动)。
感觉性共济失调是由于深部肌肉-关节感觉通路功能障碍引起的,多见于脊髓后索病变,较少见于周围神经、脊髓后根、脑干内侧环或丘脑病变。由于缺乏对身体空间位置的感知,导致逆向传入功能障碍和共济失调。
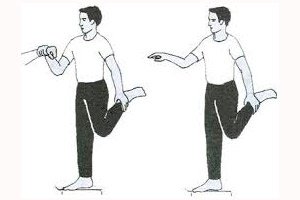
为了检测感觉性共济失调,需要进行辨距障碍测试(指鼻测试和跟膝测试,用手指描圆测试,在空中“画”8字测试);以及腕关节运动测试(手的旋前和旋后运动,手指的屈伸)。此外,还需要检查站立和行走功能。所有这些测试都需要在闭眼和睁眼状态下进行。视觉控制开启时,感觉性共济失调症状减轻,闭眼时症状加重。意向性震颤并非感觉性共济失调的特征。
感觉性共济失调可能会出现“姿势固着缺陷”:例如,当视觉控制丧失时,患者将手臂保持水平姿势,手臂会向不同方向缓慢移动,手和手指也会不自主地运动,类似手足徐动症。与保持正常姿势相比,患者更容易将肢体保持在极度屈曲或伸展的位置。
脊髓小脑束单独受损的感觉性共济失调很少发生,并且不伴有深部感觉障碍(因为这些束虽然携带来自肌肉、肌腱和韧带的本体感受器的冲动,但与投射到中央后回并产生肢体位置和运动感的信号传导无关)。
在病变对侧检测到感觉性共济失调,脑干和丘脑的深部感觉通路受损(当病变位于脑干尾部、内侧环路交叉区域时,共济失调可能是双侧的)。
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ]
站立功能
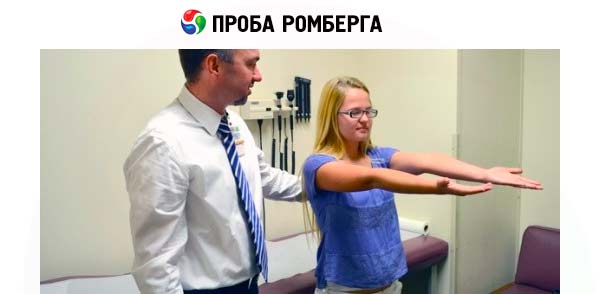
一个人维持直立体位的能力取决于足够的肌肉力量、接收身体姿势信息(反馈)的能力,以及即时准确地补偿那些威胁平衡的躯干偏差的能力。要求患者保持平常的站立姿势,即在站立时保持自然的姿势。评估患者为了保持平衡而自发选择的双脚之间的距离。要求患者站直,双脚并拢(脚跟和脚趾并拢),目视前方。医生应站在患者身边,随时准备为其提供支撑。注意患者是否偏向一侧或另一侧,以及闭眼时不稳定性是否加剧。
如果患者无法双脚并拢站立且无法睁眼,则可能患有小脑病变。这类患者行走时双腿分得很开,步态不稳,并且不仅在站立和行走时难以在没有支撑的情况下保持平衡,就连坐着时也难以保持平衡。
龙伯格综合征是指患者在双脚并拢、双眼紧闭的站立姿势下无法保持平衡。该症状最早见于脊髓痨(即脊髓后索受损)患者。闭眼时保持龙伯格姿势的不稳定性是感觉性共济失调的典型特征。小脑损伤患者在睁眼时也会出现龙伯格姿势的不稳定性。
步态
步态分析对于诊断神经系统疾病至关重要。需要注意的是,行走过程中的平衡障碍可能会被各种代偿技术所掩盖。此外,步态障碍也可能并非由神经系统疾病引起,而是由其他病理因素(例如关节损伤)引起的。
步态评估的最佳时机是患者意识不到自己被观察时:例如,进入医生诊室时。健康人的步态快速、有弹性、轻盈且充满活力,行走时无需特别注意或用力即可保持平衡。行走时,双臂肘部略微弯曲(手掌朝向臀部),动作与步伐同步。其他测试包括检查以下行走类型:以正常速度在房间内行走;“脚跟”和“脚尖”行走;“双人”行走(沿着尺子,脚跟对脚尖)。进行其他测试时,需要依靠常识,并仅向患者提供其至少可以部分完成的任务。
要求患者快速穿过房间。注意观察患者行走时的姿势;开始和停止行走所需的力度;步幅;行走的节奏;是否存在正常的相关手臂运动;以及不自主运动。评估患者行走时双腿的间距、是否抬脚跟离地以及是否拖着一条腿行走。要求患者行走时转身,并注意观察患者转身的难易程度;是否失去平衡;绕轴旋转 360° 需要多少步(通常,这样的转身只需一步或两步)。然后,要求患者先用脚跟行走,然后用脚尖行走。评估患者是否抬脚跟/脚尖离地。脚跟行走测试尤为重要,因为许多神经系统疾病都会导致足背屈功能受损。观察患者沿假想直线行走,使踏步足的足跟位于另一足趾的正前方(串联行走)。串联行走测试比Romberg测试对平衡障碍的敏感性更高。如果患者完成该测试良好,其他直立姿势稳定性和躯干共济失调测试结果可能为阴性。
步态障碍可发生于多种神经系统疾病、肌肉疾病以及骨科疾病中。步态障碍的性质取决于潜在疾病。
- 小脑性步态:患者行走时双腿分得很开;站立和坐姿不稳定;步长不一;偏向一侧(单侧小脑损伤时,偏向病变侧)。小脑性步态常被描述为“步态不稳”或“醉汉步态”,常见于多发性硬化症、小脑肿瘤、小脑出血或梗死、小脑变性等疾病。
- 脊髓后部感觉性共济失调(简称“脊髓痨”步态)的特征是,尽管腿部力量充足,但站立和行走时仍明显不稳。腿部动作急促且突兀;行走时,步幅大小和高度的差异明显。患者会凝视前方道路(目光“牢牢”盯着地板或地面)。其特征是腿部肌肉关节感觉和振动敏感性丧失。患者闭眼呈龙伯格体位时容易跌倒。脊髓痨步态除了脊髓痨外,还可见于多发性硬化症、脊髓后部受压(例如肿瘤压迫)以及脊髓索硬化症。
- 偏瘫步态常见于痉挛性偏瘫或偏瘫患者。患者“拖着”伸直的瘫痪腿(髋关节、膝关节、踝关节均无法屈曲),脚掌向内旋转,外缘着地。每走一步,瘫痪腿都会画出一个半圆,落后于健侧腿。手臂弯曲,并向身体靠拢。
- 截瘫痉挛性步态缓慢,步幅较小。脚趾触地,行走时腿部难以抬离地面,由于内收肌张力增高导致腿部“交叉”,并且由于伸肌张力增高导致膝关节屈曲困难。这在锥体系统双侧病变(多发性硬化症、肌萎缩性脊髓侧索硬化症、脊髓长期受压等)中可见。
- 帕金森病的步态表现为拖沓、步幅小,典型的推进性步态(患者行走时速度越来越快,仿佛要追赶重心,无法停止),启动和完成行走困难。行走时身体前倾,双臂在肘部弯曲并贴着身体,行走时一动不动(无力运动)。如果轻轻按压站立患者的胸部,患者会开始向后移动(后退)。为了绕轴旋转,患者需要迈出最多20小步。行走时,可能会在最不舒服的姿势下出现“僵住”的现象。
- 当足背屈功能受损时,会出现跨步(跺脚步态、跺脚步态)。行走时,悬垂足的足尖会触地,导致患者不得不抬高腿部,并在行走时向前甩动,同时用足前部拍打地面。跨步长度相等。单侧跨步发生在腓总神经受累时,双侧跨步发生在运动性多发性神经病时,包括先天性(腓骨肌萎缩症)和后天性。
- “鸭子”步态的特征是骨盆摇晃,并左右摇摆。这种步态通常伴有双侧骨盆带肌肉(主要是臀中肌)无力。髋外展肌无力会导致患侧骨盆在患侧腿站立时下垂。双侧臀中肌无力会导致支撑腿髋部固定的双侧断裂,行走时骨盆过度下垂和上抬,躯干左右摇摆。由于其他近端腿部肌肉无力,患者难以爬楼梯和从椅子上起身。从坐姿起身需要借助手臂,患者将手放在大腿或膝盖上,只有这样才能伸直躯干。这种步态最常见于进行性肌营养不良症(PMD) 和其他肌病,以及先天性髋关节脱位。
- 肌张力障碍性步态常见于运动功能亢进症(舞蹈症、手足徐动症、肌张力障碍)患者。由于不自主运动,腿部运动缓慢且笨拙,手臂和躯干也会出现不自主运动。这种步态被称为“舞蹈步态”或“抽搐步态”。
- 抗痛步态是对疼痛的一种反应:患者不移动疼痛的腿,而是非常小心地移动它,并尝试主要用另一条健康的腿来负重。
- 歇斯底里性步态可能差异很大,但并不具备某些疾病的典型症状。患者可能完全无法将腿抬离地面,而是拖着走,也可能像滑冰时一样用力蹬地,或者剧烈地左右摇摆,以避免跌倒等。
不自主的病理性运动
干扰自主运动行为执行的不自主剧烈运动被称为“运动过度”。如果患者患有运动过度,则需要评估其节律性、刻板性或不可预测性,以了解其在哪些体位最明显,以及是否伴有其他神经系统症状。收集不自主运动患者的病史时,需要了解其他家庭成员是否存在运动过度,酒精对运动过度强度的影响(这仅在震颤相关时才重要),以及既往或检查时使用的药物。
- 震颤是指身体某一部位有节奏地或部分有节奏地摇动。震颤最常见于手部(腕部),但也可发生在身体的任何部位(头部、嘴唇、下巴、躯干等);声带也可能出现震颤。震颤是由作用相反的主动肌和拮抗肌交替收缩引起的。
震颤的类型可根据位置、幅度和发生条件来区分。
- 低频缓慢性静息震颤(发生在静息肢体,并随着自主运动而减弱或消失)是帕金森病的典型特征。震颤通常发生在单侧,但随后发展为双侧。最典型(但非强制性)的动作包括“滚药丸”、“数硬币”以及肌肉收缩的幅度和定位。因此,在描述临床表现时,需要区分局部性和全身性、单侧性和双侧性、同步性和异步性、节律性和心律失常性肌阵挛。以肌阵挛为主要症状的家族性退行性疾病包括达维登科夫家族性肌阵挛、特卡切夫家族性局限性肌阵挛、莱诺布尔-奥比诺家族性眼球震颤-肌阵挛以及弗里德赖希多发性副肌阵挛。节律性肌阵挛(肌节律症)是一种特殊的局部性肌阵挛,其特征是刻板性和节律性。运动亢进仅限于软腭(腭腭肌阵挛,腭腭“眼球震颤”)、舌部和颈部的个别肌肉,以及较少见的四肢。症状性肌阵挛可见于神经感染、代谢异常性脑病和中毒性脑病。
- 扑翼样震颤(有时称为“负性肌阵挛”)是指肢体在腕关节或较少见的踝关节处突然出现心律失常的“扑动”式震颤。扑翼样震颤是由姿势张力的波动和维持姿势的肌肉的短期无力引起的。扑翼样震颤通常是双侧的,但两侧发病时间不同步。扑翼样震颤最常发生于代谢性(肾性、肝性)脑病,也可能发生于肝性脑营养不良症。
- 抽动是由于主动肌和拮抗肌同时激活而发生的单个肌肉群的快速、重复、无节律但刻板的运动。这些运动是协调的,类似于正常运动行为的夸张描绘。任何试图用意志力抑制它们的尝试都会导致紧张和焦虑加剧(尽管抽动可以被自愿抑制)。做出所需的运动反应可以缓解症状。模仿抽动是可能的。抽动会随着情绪刺激(焦虑、恐惧)而加剧,而随着注意力集中、饮酒后或愉快娱乐而减轻。抽动可能出现在身体的不同部位,也可能仅限于一个部位。根据运动功能亢进的结构,可区分为简单抽动和复杂抽动,根据部位分为局灶性抽动(面部、头部、四肢、躯干的肌肉)和全身性抽动。全身性复杂抽动在复杂性上表面上可能类似于有目的的运动行为。有时,这些动作类似于肌阵挛或舞蹈病,但与它们不同的是,抽动会使受影响的身体部位的正常运动变得更容易。除了运动抽动外,还有语音抽动:简单抽动 - 伴有基本发声 - 和复杂抽动,当患者大声喊出整个单词,有时是诅咒(秽语)。抽动定位的频率从头部到脚部递减。最常见的抽动是眨眼。全身性抽动或综合症(疾病)是一种常染色体显性遗传性疾病。大多数患者在 7-10 岁开始发病。其特征是全身性运动和语音抽动(尖叫、秽语等)的结合,以及精神运动(强迫性刻板行为)、情绪(多疑、焦虑、恐惧)和性格(孤立、害羞、缺乏自信)变化。
- 肌张力障碍性多动症是一种不自主的、长时间的、剧烈的运动,可累及任何大小的肌肉群。它缓慢、持续或在特定的运动过程中周期性地发生;它会以某些姿势扭曲肢体、头部和躯干的正常位置。在严重的情况下,可能会出现固定姿势和继发性挛缩。肌张力障碍可以是局部性的,也可以累及全身(扭转性肌张力障碍)。最常见的局灶性肌张力障碍类型包括眼睑痉挛(不自主闭眼/眯眼);口颌肌张力障碍(面部和舌头肌肉不自主的运动和痉挛);痉挛性斜颈(颈部肌肉强直、阵挛或强直阵挛性收缩,导致头部不自主倾斜和转动);书写痉挛。
- 手足徐动症是一种缓慢性肌张力障碍性运动功能亢进症,其“爬行”式蔓延在肢体远端,使不自主运动呈现蠕虫状特征,而在肢体近端则呈现蛇形特征。这些运动是不自主的、缓慢的,主要发生在手指、脚趾和舌头上,并以无序的顺序交替进行。与舞蹈症相比,这些运动平稳而缓慢。姿势并非固定不变,而是逐渐从一个姿势转换到另一个姿势(“移动性痉挛”)。在更严重的情况下,肢体的近端肌肉、颈部和面部肌肉也会参与运动亢进症。手足徐动症在自主运动和情绪压力下会加剧,在某些姿势(尤其是俯卧)和睡眠期间会减轻。单侧或双侧手足徐动症可能发生在成人中,伴有锥体外系神经系统损伤的遗传性疾病(亨廷顿舞蹈病、肝性脑营养不良症);脑血管病变。在儿童中,手足徐动症最常因围生期脑损伤而发生,损伤原因包括宫内感染、产伤、缺氧、胎儿窒息、出血、中毒、溶血性疾病。


