心包积水
該文的醫學專家
最近審查:04.07.2025
心包是包裹心脏的纤维膜,即心包囊。在各种病理因素的影响下,心包腔内会积聚过多的液体,从而被诊断为心包积液、心包积液(积液)或心包囊水肿。这种情况可能危及生命,需要及时发现并进行适当的治疗。
非炎性心包积液的 ICD-10 代码为 I31.3。
流行病學
据国外研究,心包腔积液的原因中,心包炎及各种感染占15%~30%,肿瘤占12%~23%,结缔组织病变占5%~15%,医源性原因占15%~20%。
在发展中国家,超过60%的心包积液病例是由结核病引起的。在HIV感染者中,平均约四分之一的患者会出现心包积液。特发性心包积液占病例的一半。
对于低出生体重新生儿,经中心静脉导管进行肠外营养期间心包积液的发生率估计为 1-3%(心包填塞导致的死亡率高达 30-40%)。[ 1 ]
原因 心包积水
体腔内任何积液都可能是该疾病的征兆。心包积水最常见的病因包括:
- 心包炎症——渗出性、病毒性和结核性心包炎;
- 充血性心力衰竭;
- 急性心肌梗死,伴有Dressler 综合征;[ 2 ]
- 病毒性心肌炎; [ 3 ]
- 心包寄生虫感染,例如旋毛虫病;
- 自身免疫性疾病,如风湿性心脏病、类风湿性关节炎、系统性红斑狼疮(SLE);
- 肺癌、乳腺癌、黑色素瘤、非霍奇金淋巴瘤的转移;[ 4 ]
- 心脏部位的钝性和穿透性损伤。
心包积水常见于肺炎,尤其是由支原体或流感嗜血杆菌引起的肺炎,并发症为胸膜炎、心包炎或心肌炎。
心包积水伴随甲状腺功能减退症(粘液水肿型)和自身免疫性甲状腺炎发生。
专家观察到心包积液与其他腔内积液之间存在联系。尤其是在左侧渗出性胸膜炎(尤其是结核性胸膜炎)、肺结节病、心力衰竭、心肌炎、系统性红斑狼疮(SLE)以及胸部损伤等情况下,会出现一侧或两侧胸膜腔积液,或出现胸腔积液和心包积液。
在患有水肿综合征(心脏或肾病)以及肝硬化的患者中,皮下组织水肿(全身水肿,心包积水和腹水)可以同时发生,即当液体以腹腔积液的形式积聚在腹腔中时。
肺细胞被结缔组织取代——肺纤维化和心包积液最常与系统性硬皮病等自身免疫性疾病相关。更多信息,请参阅出版物——系统性硬皮病的心脏损害特征
此外,心包积液也可能由医源性因素引起:开胸心脏外科手术后;纵隔恶性肿瘤放射治疗及全身癌症化疗后;长期使用某些血管扩张剂、抗结核药和抗癫痫药。[ 5 ], [ 6 ]
经常观察到特发性心包积水。
胎儿和新生儿的心包积水
造成胎儿心包积水的主要因素被认为是宫内感染;染色体异常;怀孕期间的恒河猴冲突;产前贫血,心力衰竭,全身胎儿水肿 - 全身水肿,胸水和心包积液;左心室壁突出(憩室)形式的心脏缺陷。
先天性心包积液在新生儿中较为少见,贫血、低白蛋白血症、心力衰竭以及膈疝、膈肌部分移位至胸腔、心包肥大伴肺受压(严重肺功能不全)等均可导致心包囊内积液过多。
对于极早产儿,心包积液可能是特发性的,也可能是由于心肺功能问题引起的。此外,在妇产医院接受中心静脉导管肠外营养的极低出生体重儿,可能会出现心包积液的并发症。
風險因素
专家指出,心包积水的发生有以下危险因素:
- 病毒、细菌、真菌感染和寄生虫感染;
- 系统性炎症性疾病和结缔组织自身免疫性疾病;
- 主动脉病变,特别是主动脉夹层(患有遗传性马凡氏综合征的儿童);
- 甲状腺问题和促甲状腺激素缺乏;
- 肾衰竭伴尿毒症;
- 肝硬化;
- 代谢紊乱和贫血;
- 肿瘤疾病和癌性肿瘤转移;
- 血管导管插入术、心脏手术、血液透析(可能引起并发症)。
發病
心包是一个囊状结构,附着于横膈膜、胸骨和肋软骨,内含心脏、主动脉根部和其他大血管。心包的两层(壁层和脏层)之间有一个腔隙,腔内含有少量(约20-30毫升)液体,这些液体含有蛋白质、间皮细胞、淋巴细胞、粒细胞、巨噬细胞和酶。这些液体的作用是保护心肌免受感染,并减少心脏收缩时心肌外表面的摩擦。
心包积液的发病机制是由于炎症过程或组织损伤导致心包液(渗出液)产生增加。同时,心脏细胞、红细胞和单核吞噬细胞(组织巨噬细胞)的细胞质中多种酶(环氧合酶、乳酸脱氢酶等)的水平和活性增加。
此外,由于全身静脉、毛细血管静水压和渗透压的升高,心包液通过其壁层的毛细血管和淋巴管的引流和重吸收受到干扰。
当发生感染或毛细血管膜改变时,会形成渗出液;当发生全身性疾病时,会形成漏出液。
症狀 心包积水
心包积水的临床症状在很大程度上取决于液体积聚的速度,但并不总是与其量有关。
如果在几天内形成过多的液体,则心包积水为急性;当渗出液形成持续一周至三个月时,该病症被视为亚急性;在慢性心包积水,该过程持续三个月以上。
当浆液逐渐积聚时,即使液量适中(200-250 毫升),也可能没有明显的症状。[ 7 ]
现有的心包积液分类依据体积,主要分为三个程度:
- 极少量或少量心包积液——积液少于 100 毫升(X 光片上心脏轮廓增大少于 10 毫米,或超声心动图检查中显示的回声负腔大小不超过 10 毫米);
- - 中度——100-500毫升(心脏轮廓增大10-20毫米,回声负腔大小也为20毫米);
- 大量心包积液——超过500毫升(心影超过正常值20毫米以上,超声心动图评估的数值指标相同)。
积聚的液体导致心包腔内压力升高并对心脏产生压迫作用,因此最初的症状是代偿性心动过速和左胸部沉重感。
心包积液还可表现为:平卧时呼吸困难、气短;血压下降、头晕;心律不齐、脉搏减弱;面部发绀、肿胀;颈部浅静脉肿胀,以及胸痛(胸骨后或心脏部位)向肩胛骨和肩部放射,干咳,尤其是在大量心包积液的患者中。
並發症和後果
心包积液的危险性是什么?心包积液快速积聚会导致心脏严重受压,由于心脏舒张期充盈受限、每搏输出量和心输出量减少,血流减少,体内缺氧。在急性情况下,这可能导致心包填塞,血流动力学受损,并出现严重低血压,最终导致死亡。
此外,慢性心包积水的可能后果和并发症与心包囊壁的纤维增厚和钙化有关,诊断为缩窄性心包炎或“装甲”心脏。
診斷 心包积水
心包积水的诊断需要病史、体格检查和完整的心脏检查。
需要进行常规临床检查和详细的血液生化检查(例如各种抗体、嗜酸性粒细胞、促甲状腺激素 (TSH) 水平等)。如果怀疑积液由细菌或肿瘤引起,则需要进行心包积液的生化检查(例如细菌、病毒、肿瘤标志物)。为了获取样本,需要在超声心动图或X射线引导下进行诊断性心包穿刺。在这些情况下,可能需要进行心包活检。
仪器诊断起着决定性的作用——心脏检查的仪器方法。例如,在大量渗出的心包积液患者的心电图上,可以观察到交替性心室波群(QRS)张力:当左心室靠近胸腔表面时,QRS张力升高;当心室偏离胸腔表面时,QRS张力降低。专家称之为心包内的心脏“摆动”。[ 8 ]
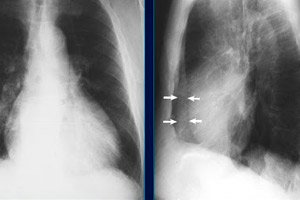
当心包腔内有积液时,胸部 X 光检查会显示心脏轮廓扩大,但如果积液量很少,X 光检查将不会显示出来。
胸部CT心包积液的征象为心脏轮廓增宽,密度降低(可达20-30 HU)。然而,CT和MRI通常不用于诊断心包积液,因为在这种情况下最有效的成像方法是心脏超声——超声心动图。胸部超声是检测胸腔积液的有效方法。[ 9 ],[ 10 ]
胸腔积液和心包积液的超声征象——胸膜腔内以及两层心包膜之间、心脏后方(房室沟内)存在无回声(回声阴性)腔隙。此外,心包腔内的积液通常仅在心脏收缩期(心脏离开心包囊内表面)才能发现。
誰聯繫?
治療 心包积水
心包积水的治疗应尽可能消除其潜在病因,治疗方案的选择主要取决于病因。例如,治疗心包炎或心肌炎、肺炎或胸膜炎、甲状腺功能减退症或癌症。[12 ]
炎症性心包积液的药物治疗通常使用非甾体类抗炎药(NSAID),例如:阿司匹林(每日0.7-1克,疗程10天);布洛芬(每日两次,每次0.6克);吲哚美辛(每日两次,每次50毫克)。需要注意的是,这些药物禁用于胃炎和胃溃疡患者。
对于由微生物感染引起的心包积水的治疗,需要使用抗生素,对于心力衰竭,需要使用利尿剂(同时监测血清钠水平)。
对于复发性积液,使用 NSAIDs 和秋水仙碱(每日剂量 - 1 毫克);对于全身炎症性疾病,使用糖皮质激素,例如泼尼松龙或地塞米松(每日剂量为每公斤体重 0.2-0.5 毫克)。 [ 13 ]
未经医生许可,切勿自行使用民间疗法,尤其是草药治疗,例如服用越橘叶、熊果草、赤芍药、问荆或沼泽鼠尾草的汤剂。[ 14 ]
手术治疗包括去除心包腔内积聚的液体,所有细节均在出版物《心包穿刺、心包穿刺术》中[ 15 ], [ 16 ], [ 17 ]
如果积液经常复发,可以进行微创手术,在心包内膜上开一个小口,即所谓的心包窗,以排出积聚的液体。[ 18 ]
預防
大多数情况下,没有办法预防心包积水的发生。[ 19 ]
預測
鉴于心包积液的发生原因多种多样,其预后可能并非在所有病例中都同样良好。尽管少量浆液积聚可能会自行消退,或仅需少量治疗干预。


