胰腺脂肪瘤病
該文的醫學專家
最近審查:29.06.2025
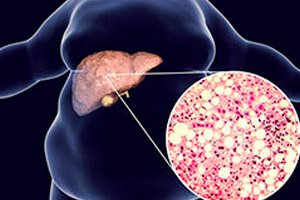
胰腺脂肪浸润、脂肪变性或脂肪瘤是指脂肪(脂质)在其实质中积聚。
脂肪瘤型弥漫性胰腺改变——实质组织逐渐被脂肪组织取代——也称为脂肪营养不良症或非酒精性脂肪性胰腺疾病。大多数病例无症状,只有极少数极端程度的脂肪瘤或脂肪替代才可能导致胰腺外分泌功能不全。
胰腺既是内分泌腺,又是外分泌腺。外分泌部分约占整个胰腺的80%,主要由两种不同的细胞类型组成:腺泡细胞(主要分泌消化酶)和导管细胞(主要分泌液体和电解质)。内分泌部分包括典型的胰岛,其包含多种细胞类型,散布于外分泌组织的各个部位。[ 1 ]
胰腺脂肪瘤和脂肪替代是成人胰腺最常见的良性病理状况。[ 2 ],[ 3 ] 典型的表现是,这种现象在 CT 扫描上导致胰腺密度增加,在超声 (USG) 检查中导致典型的高回声。
胰腺脂肪堆积(脂肪瘤病)和胰腺不同部位被脂肪取代(脂肪置换)有多种同义词:胰腺脂肪瘤病、脂肪置换、脂肪浸润、脂肪胰腺、脂肪瘤性假性肥大、非酒精性脂肪纤维。胰腺疾病和胰腺脂肪变性。这些同义词容易造成混淆。
根据各种影像学表现,当胰腺腺状胰岛出现与脂肪组织分离,或密度(CT)、回声强度(超声)或信号(MRI)弥漫性改变时,可能倾向于使用“脂肪瘤浸润”这一术语。当胰腺胰岛似乎消失或已被脂肪广泛取代时,所谓的“脂肪替代”可能更受青睐。
类似地,当该过程看起来可逆时,人们可能倾向于使用术语“脂肪瘤浸润”,而对于腺岛可能不可逆消失的病例,则保留术语“脂肪替代”。[ 4 ]
流行病學
由于缺乏标准化的诊断参数,胰腺脂肪瘤病的流行病学尚不明确。根据一些研究的结果,该病常被偶然发现,患病率高达35%。
在普遍肥胖的情况下,几乎70%的病例会被诊断为脂肪性胰腺疾病。在肥胖儿童中,20%的就诊病例会被诊断为胰腺脂肪瘤病。
原因 胰腺脂肪瘤病
胰腺脂肪瘤病是一种良性疾病,病因不一。[ 5 ],[ 6 ] 该病与多种疾病和病症有关。年龄和肥胖与胰腺脂肪浸润程度显著相关。(GIPJ)[ 7 ] 因此,脂肪浸润通常与患者的身体质量指数 (BMI) 直接相关。更准确地说,GIIPF 与内脏脂肪指数之间的相关性更高,然而,后者比患者的 BMI 或体重更难评估。换句话说,内脏脂肪组织的数量比 BMI 本身更能指示和预测胰腺 GIJI。
胰腺脂肪瘤的主要原因包括:
- 脂肪代谢紊乱;
- 腹型肥胖,内脏脂肪堆积;
- 代谢综合征(影响胰腺脂肪细胞 - 脂肪细胞的分解); [ 8 ]
- 血液中脂质(脂蛋白)含量过高 -血脂异常或高脂血症;
- 高胆固醇血症;
- 糖尿病;[ 9 ]
- 伴有腺泡细胞萎缩的慢性胰腺炎;
- 孤立性胰岛淀粉样变性;
- 胰管狭窄(先天性,以及由于导管内结石或肿瘤引起);[ 10 ]
- 先天性综合症,例如与羧酸酯脂肪酶基因mODY-8 型糖尿病突变相关的综合症。
- 胰腺大面积脂肪浸润也是青少年和成人囊性纤维化患者最常见的 CT 扫描图像。[ 11 ],[ 12 ],[ 13 ]
儿童胰腺脂肪瘤病可能与营养不良和严重的营养不良(恶性营养不良症)、遗传决定的脂肪代谢紊乱(沃尔曼病)、Schwachman-Daimond综合征、Johansson-Blizzard综合征、儿童皮质功能亢进(库欣综合征)、青春期青少年下丘脑综合征有关。
風險因素
胰腺脂肪堆积的危险因素包括:
- 年龄较大(衰老+荷尔蒙变化);
- 高脂饮食;
- 肥胖,BMI(体质指数)≥30;
- 胰岛素抵抗;
- 长期酗酒;
- 高血压或高脂血症;
- 慢性乙型肝炎;
- 呼肠孤病毒感染和艾滋病毒;
- 接触毒素。
發病
胰腺脂肪浸润的发生机制尚不完全清楚。专家认为,该病发病机制的主要环节是肥胖导致的脂肪组织功能障碍、脂肪重新分布,以及甘油三酯浸润胰腺实质,进而导致腺细胞肥大和增生。
脂肪组织功能障碍的主要表现是脂肪细胞前体(前脂肪细胞)向成熟脂肪细胞的分化增加,而在胰腺中,脂质主要储存在脂肪细胞中。但异位脂肪沉积也可能以脂肪滴的形式在胰腺腺泡细胞(分泌消化酶的细胞)中形成,导致腺泡细胞死亡并被脂肪细胞取代,这本质上是胰腺的部分萎缩和脂肪瘤病。
此外,脂肪还可能通过血液循环中的游离脂肪酸、膳食脂肪摄入以及脂肪生成过程(甘油和脂肪酸转化为脂肪)进入腺体(包括胰岛产生胰岛素的 β 细胞)。
研究表明,胰腺脂肪变性的重要因素不仅在于过量脂肪摄入,还在于血糖水平升高(高血糖症)。高血糖会减缓脂肪酸的降解——线粒体的氧化,从而导致细胞内甘油三酯的积累。
另请阅读——胰腺弥漫性改变
症狀 胰腺脂肪瘤病
在大多数情况下,最初的胰腺脂肪瘤病 - 1度脂肪瘤病(病变达腺体的25-30%) - 是无症状的,并且当胰腺实质的弥漫性脂肪瘤病覆盖器官的更大区域时出现病理的第一个迹象。
因此,当高达 60% 的胰腺实质受到影响时,可诊断为 2 度胰腺脂肪瘤病,并可能出现胰源性消化不良的症状 - 进食后上腹部不适和沉重感、慢性腹泻、粪便中存在脂肪(脂肪泻)和体重减轻。
当超过 60% 的实质受到影响(3 级胰腺脂肪瘤病)时,就会出现明显的胰腺脂肪瘤病,患者会出现食欲下降、肠道气体产生增加和腹胀、恶心和呕吐,可能会出现上腹部疼痛、发烧和心率加快。[ 14 ]
肝脏和胰腺脂肪瘤病经常合并发生:大约 50-80% 的患者胰腺脂肪瘤病和肝脏脂肪肝,即肝脏脂肪变性(或肝脏脂肪营养不良症)几乎同时发生。
仅有少数病例报告表明胰腺脂肪浸润与胰腺外分泌功能不全之间存在直接联系,且尚未充分证实这种关系。尚需进一步的功能研究来确定究竟何种程度的脂肪浸润(FI)能够导致症状性胰腺外分泌功能不全。
診斷 胰腺脂肪瘤病
诊断该病的基础是仪器诊断:腹部超声、胰腺经腹超声、计算机和/或磁共振成像。胰腺脂肪瘤在超声检查中表现为实质弥漫性高回声。
超声对检测不规则头部脂肪浸润的敏感性更高,这被认为是由于超声通常对检测不同组织中脂肪的细微差异具有更高的敏感性。这在肝脏中也很常见,超声比CT更容易检测到有限脂肪变性的高回声区域和易发生脂肪变性的组织的低回声区域。[ 19 ]
在超声检查中,胰腺脂肪瘤病表现为高回声,而非脂肪瘤常见的低回声。这是因为胰腺脂肪瘤的回声并非由脂肪本身决定,而是由胰岛间隔内脂肪细胞发育引起的结构变化所致。腺体和脂肪边界的交替变化是造成高回声的原因。[ 20 ]
相反,胰腺浸润或被脂肪取代的程度越大,CT检查越容易诊断肿块,因此CT成为胰腺大量脂肪浸润的首选检查方法。[ 21 ]
患者还需接受血液检查(一般检查,胰腺酶、总胆固醇和葡萄糖水平)、尿液分析(胰腺酶)和联合治疗。
鑑別診斷
鉴别诊断包括胰腺肿瘤、萎缩性胃炎、慢性肠炎和小肠结肠炎、吸收不良综合征。
胰腺脂肪瘤性假性肥大
胰腺脂肪瘤性假性肥大 (LHP) 是胰腺脂肪瘤病的一种特殊情况,可能被认为是一种罕见、特异且独立的疾病,但这种观点一直存在争议。这种胰腺被不断增加的脂肪组织不成比例地取代,并随后导致整个胰腺肿大的情况,最早由 Hantelmann 于 1931 年描述;该疾病后来被命名为脂肪瘤性假性肥大。
这种疾病非常罕见,具体病因仍然未知。[ 22 ] 据报道,该病与 Schwachman-Daimon、Bannayan 或 Johansson-Blizzard 综合征等罕见儿科综合征有关。人们推测该病的病因多种多样,从先天性异常到由传染性或毒性物质损伤引起的后天性疾病,或由胰管慢性阻塞引起的萎缩和随后的脂肪替代。[ 23 ] 后一种假设的缺陷在于脂肪量确实不成比例,以及几篇文章中显示的正常胰管。[ 24 ] 此外,残留的胰腺组织胰岛似乎保存得相当完好,或者至少是完整的。据报道,该病与慢性乙型肝炎和其他慢性、被忽视的肝脏病变有关。年轻患者和其他没有肥胖、糖尿病或胰腺炎的患者也被诊断出患有这种情况。这些特征可能强调了这种特殊疾病的良性病程,但可能与严重的胰腺外分泌功能障碍有关。
治療 胰腺脂肪瘤病
胰腺脂肪瘤病的治疗取决于其病因,但目前尚无针对该病的特异性治疗方法。同时,针对肝脏脂肪变性的治疗建议如下:减轻体重、运动、限制饮食。[ 25 ] 因此,针对胰腺脂肪瘤病,我们开出了表5所示的饮食方案;关于该饮食方案及其菜单的详情,请参阅以下出版物:
通过纠正胰腺外分泌功能不全,可以治疗消化衰竭综合征,使用胰酶药物组,如 Pancreatin、Panzinorm、Creon、mezim、Penzital、digestal等。
他汀类药物(辛伐他汀等)用于治疗血脂异常和高胆固醇血症。降血脂药物依折麦布(Ezetimibe,Lipobon)在降低胰腺总脂肪和甘油三酯水平方面显示出令人鼓舞的效果。
目前,外科治疗可能包括减肥手术——腹腔镜袖状胃切除术(胃成形术)。国外临床经验表明,大多数患者术后体重减轻,血脂水平改善,胰腺总体积及脂肪含量减少。
預防
改变生活方式和饮食习惯并定期锻炼,有助于预防胰腺脂肪浸润。
預測
就生活质量而言,如果不治疗胰腺脂肪瘤病,预后不佳:患者会持续体重下降、出现消化问题,并伴有阵发性不适。但若无并发症(例如慢性胰腺炎或胰腺癌),该疾病对预期寿命的影响不大。
与胰腺脂肪瘤病研究相关的权威书籍和研究清单
- 《胰腺脂肪瘤病:急性胰腺炎的一种不寻常原因》是 K. Khan 等人撰写的一篇文章,于 2016 年发表在《胃肠医学病例报告》上。
- “胰腺脂肪瘤病:CT 和 MR 发现的综合回顾” - 由 RN Oliveira 等人撰写的文章,于 2017 年发表在《波兰放射学杂志》上。
- 《胰腺脂肪瘤病:急性胰腺炎的一种不寻常原因》是 S. Patil 等人撰写的一篇文章,于 2014 年发表在《印度放射学和影像学杂志》上。
- 《胰腺脂肪浸润:多层探测器计算机断层扫描评估》是 L. Bertin 等人撰写的一篇文章,于 2015 年发表在《诊断与介入成像》杂志上。
- “胰腺脂肪瘤:胰腺萎缩的指标?”——由 AS Mazo 等人撰写的文章,于 2018 年发表在《腹部放射学》杂志上。
文学
Saveliev,VS临床外科。共3卷。第1卷:国家手册/编辑:VS Saveliev。С. Savelyev,AI Kirienko。-莫斯科:GEOTAR-Media,2008年。


