神经视网膜炎
該文的醫學專家
最近審查:29.06.2025
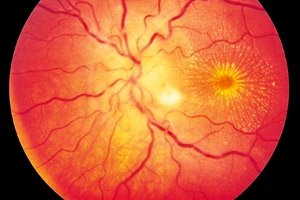
视神经视网膜炎通常为单侧(双侧较少见)炎症过程,其特征包括视神经和视网膜神经纤维层损伤、视力障碍、外层视网膜和视网膜色素上皮损伤。该病的确切病因尚不清楚,但普遍认为中毒与炎症发展有关。视神经视网膜炎是视神经炎的一种,其特点是病程缓慢进展,需要长期治疗。[ 1 ]
流行病學
神经视网膜炎的发病率约为每十万人口1至5人。在所有眼科疾病中,神经视网膜炎的发病率不到3%。
在许多情况下,神经视网膜炎最终会恢复视功能,但25%的患者会经历视力丧失或恶化等不可逆转的后果。有些患者甚至会因此致残。
该疾病在各个年龄段的男性和女性中发病率大致相同。患者平均年龄为25-35岁。在大多数情况下,神经视网膜炎是在体内其他感染和炎症过程的背景下发生的。[ 2 ]
原因 神经性视网膜炎
巨细胞病毒性神经视网膜炎常见于免疫异常患者,例如艾滋病毒感染者。炎症反应在眼底区域发展,并进一步扩散至视网膜。如果疾病未能及时发现,未来存在视网膜脱落的风险。
梅毒视神经视网膜炎是梅毒第三期(病原体侵入眼内结构)的后果。有时,这种病症在婴儿中也会发生:在这种情况下,视神经视网膜炎是遗传性病变的结果。
弓形虫病也可在宫内传播给胎儿。神经视网膜炎是这种病变的后果,通常在婴儿出生数年后发生。
化脓性神经视网膜炎是内脏器官化脓性炎症过程的并发症。
病毒性病变是由于严重的流感、疱疹等疾病引起的。在这种情况下,通常会发展为轻微的视神经视网膜炎,随着原发疾病的消退,这种症状也会消失。
有时,病因是先天性血管病变,例如出血性视网膜炎(Coates病、视网膜色素变性)。这些疾病是由基因的病理变化引起的。[ 3 ]
其他原因可能包括:
- 身体其他部位的感染;
- 眼部外伤;
- 长时间暴露于电离辐射;
- 经常暴露在紫外线下。
發病
视神经视网膜炎是一种涉及视神经和视网膜神经纤维层的炎症过程。视神经是视通路周围神经元的一段。其起点位于眼底区域,终点位于颅中窝。视神经由视网膜神经节的轴筒构成,由约一百万根神经纤维组成。视神经经视神经孔出眶,之后两条神经均汇入土耳其鞍区。[ 4 ]
神经视网膜炎可由急性和慢性感染引起。尤其常见的原发病因是耳鼻喉科疾病(上颌窦炎、鼻窦炎和扁桃体炎)、牙科疾病(牙周炎或龋齿)、脑部和脑膜炎症(脑膜炎- 浆液性、梅毒性或结核性脑膜炎,脑炎- 病毒性、立克次体性、细菌性或原虫性脑炎),以及流感、结核病、梅毒、黑麦病等。[ 5 ]
内脏疾病的病理来源通常包括肾脏疾病、血液疾病、过敏性疾病、糖尿病、痛风、胶原病、维生素缺乏症。中毒(例如烟酒中毒、铅中毒、甲醇中毒)也相当重要。很大一部分神经视网膜炎的病因不明。[ 6 ]
症狀 神经性视网膜炎
巨细胞病毒性神经视网膜炎具有以下特征:
- 出现小斑点,飞到眼前;
- 出现闪烁的闪光(在夜间尤其明显);
- 视力下降,形成盲点;
- 周边视觉功能恶化。
梅毒性视神经视网膜炎可出现玻璃体混浊、视网膜和视神经肿胀,并可能出现视网膜出血。
在脓毒症并发症中,会出现玻璃体混浊、视神经水肿,在晚期病例中还会出现明显的化脓性炎症。
与基因病理改变有关的神经视网膜炎常常伴有色觉受损、可见图像模糊、视野急剧变窄和空间定向受损。
总体而言,患者最常抱怨的是视功能急剧下降、视野变窄甚至丧失、色觉受损(尤其是蓝绿色光谱)。许多患者还会出现闪光和眼球疼痛。[ 7 ]
並發症和後果
神经视网膜炎可导致视力损害,范围从单眼或双眼视力功能恶化直至完全丧失。视力可能在几天内急剧下降。有时,1-2天就足以使患者丧失超过50%的视力功能。
色觉尤其受到影响,但患者可能长期没有察觉或注意到这一点。大多数神经视网膜炎患者会出现眼内疼痛,眼球运动时疼痛加剧。此外,该疾病容易复发。
视神经轴突受压或损伤时,轴浆运输会受到干扰。这会引发视神经水肿,纤维受损,视力受损。如果治疗不当或治疗较晚,可能导致部分或完全视神经萎缩。[ 8 ]
診斷 神经性视网膜炎
神经视网膜炎的诊断基于眼科检查。在诊断的初始阶段,医生会询问患者,分析病史,确认其他专科医生(神经科医生、内分泌科医生、神经外科医生)的检查结果,进行全面的眼科检查,并评估各种神经病变症状的可能性。如有必要,医生会安排一系列额外检查,并确定进一步的治疗方案。
诊断神经视网膜炎的强制性检查:
- 一般血液检查(排除慢性炎症和全身自身免疫过程);
- 尿液分析;
- 生化血液检测,测定葡萄糖、AST、ALT;
- 从结膜腔进行细菌种植,确定病原体及其对抗生素治疗的敏感性;
- 通过 ELISA 进行梅毒(RW)和 HIV 血液检测;
- 乙肝和丙肝标志物的 ELISA 分析;
- 对单纯疱疹病毒、衣原体病毒、巨细胞病毒、弓形虫病毒进行Ig A、M、G分析。
其他建议可能包括:
- C反应蛋白血液测试;
- 进行风湿病血液检测。
仪器诊断通常由基本诊断程序表示,例如:
- 视力测量法是评估视力的传统方法;
- 生物显微镜——一种检测晶状体混浊、局灶性或弥漫性玻璃体混浊、玻璃体出血、细胞、渗出液、前房积脓的技术;
- 眼压测量法是一种测定眼压的方法;
- 眼底镜检查——检查眼后段的变化、炎性病灶、血管周围的炎症、视网膜内出血、硬性沉积物、黄斑水肿、神经病变、脉络膜视网膜炎症特征性的视神经萎缩性改变;
- 视野检查——评估视野可能变窄的情况、检测暗点、诊断中央和周边视觉功能障碍;
- 屈光测量——检测眼部屈光异常;
- 鼻窦和胸部的X光检查——排除可能导致神经视网膜炎发展的病理过程。
如有指征,可进行眼底生物显微镜检查、房角镜检查、眼底周边检查、眼底色素检查、视网膜电图、眼球和脑血管超声检查、光学相干视网膜断层扫描、荧光血管造影、不同投影的眼眶和颅骨X光检查。
通常使用诱发视觉电位记录,这对于评估视神经的状态以及对神经视网膜炎与功能性和器质性视觉障碍的鉴别诊断是必要的。[ 9 ]
鑑別診斷
病理 |
神经视网膜炎的鉴别诊断依据 |
继发性中枢性脉络膜视网膜营养不良症 |
有既往眼部炎症的证据。视野内有中心暗点。 |
与年龄相关的黄斑退化过程 |
视野内有中心暗点,视力下降。 |
视网膜色素变性 |
视野缺损,视力下降。眼底镜检查发现视网膜区域有各种病理灶。 |
脉络膜肿瘤 |
视力下降,眼底检查可见局部区域轮廓不清,有凹陷。 |
中心性浆液性脉络膜视网膜病变 |
视力急剧下降,有时与病毒性疾病有关。 |
急性鳞状多灶性上皮病 |
病毒感染后视力下降,可出现旁中心或中心暗点。可能出现闪光幻觉或视物变形。 |
视网膜下和脉络膜下出血 |
视力急剧下降,视野出现暗点,检眼镜检查可见病灶轮廓不清。 |
出血性视网膜脱离 |
视力急剧下降,视野出现暗点。眼底镜检查发现视网膜区域有病理灶。 |
誰聯繫?
治療 神经性视网膜炎
保守治疗可能包括各种药物,这取决于神经视网膜炎的病因。
如果需要扩张瞳孔,则需要使用睫状肌麻痹剂和散瞳药:
- 1% 托吡卡胺——每天两次,每次 2 滴,持续一周;
- 1% 苯肾上腺素,每天两次,每次 2 滴,持续一周。
糖皮质激素用于阻断神经视网膜炎的炎症反应,降低毛细血管通透性,抑制前列腺素的产生,减缓增殖过程:
- 0.1%地塞米松2滴。每日4-5次;
- 0.4% 地塞米松,每日一次,结膜下注射 1.2-2 毫克,或球旁注射 2-2.8 毫克;
- 泼尼松龙5,每日口服30-80毫克(早晨),随后逐渐减少剂量,持续10天(适用于复发性神经视网膜炎、全身性疾病);
- 甲基强的松龙250-1000毫克,每日静脉滴注4-5天(如果局部治疗无效,或存在严重的脉络膜视网膜炎症,并且视觉功能丧失的威胁越来越大,或与全身病理相关的双侧神经视网膜炎)。
对于因感染过程引起的神经视网膜炎,需要进行抗生素治疗:
- 0.3%妥布霉素2滴。每日5次;
- 0.3%环丙沙星2滴,每日5次,持续一周;
- 左氧氟沙星或莫西沙星2滴。每天5次,持续一周;
- 每日口服环丙沙星250-500毫克,持续一周;
- 每日口服阿莫西林250-500毫克,持续两周;
- 克林霉素150毫克,口服,每日4次,持续1-2周;
- 头孢曲松每日1g肌肉注射,疗程1-2周;
- 30%林可霉素600毫克,每日两次肌肉注射,疗程1周。
如果神经视网膜炎是由病毒性疾病引起的,则需要进行抗病毒治疗:
- 阿昔洛韦200毫克,每日5次,持续一周;
- 伐昔洛韦 500 毫克,每日三次,持续一周。
如果神经视网膜炎是由真菌病原体引起的,则适合进行抗真菌治疗:
- 酮康唑200毫克,每日两次口服,持续1-2周;
- 氟康唑 150 毫克,每日两次,持续 10 天。
当神经视网膜炎与眼压升高同时发生时,应使用利尿剂:
- 呋塞米40毫克,每日一次,连续三天;
- 呋塞米1%2毫升,每日肌肉注射,连续2-3天。
非甾体类抗炎药可用于阻断炎症反应:
- 双氯芬酸钠25-75毫克,每日肌肉注射,疗程5天;
- 美洛昔康15毫克,每日肌肉注射,疗程为5天;
- 吲哚美辛25毫克,每日三次口服,持续2周。
对于复杂的视神经视网膜炎、全身性及反复发作的病变,以及糖皮质激素治疗无明显疗效的病例,可以考虑使用抗代谢药物(甲氨蝶呤、眼球筋膜下腔注射5-氟尿嘧啶)。[ 10 ]
治疗的有效性通过以下指标进行评估:
- 改善视力;
- 消除炎症反应;
- 浸润物的吸收;
- 物体扭曲、闪光幻觉、暗点的严重程度降低。
神经视网膜炎不适用于手术治疗。
預防
应针对所有有患神经视网膜炎倾向(包括有病理遗传倾向)的人采取预防措施:
- 定期检查并咨询眼科专家;
- 避免头部和眼睛受伤;
- 不要自行服用任何传染病(包括普通感冒)的药物;
- 保持身体活跃,避免体力不支;
- 戒掉不良习惯;
- 饮食多样化、均衡;
- 不要过度劳累眼睛,避免长时间坐在电脑屏幕或电子设备前;
- 充足的休息,每晚至少睡眠7-8小时;
- 定期进行血液和尿液检查以评估体能;
- 经常在新鲜空气中散步;
- 避免进行视觉过度疲劳的活动;
- 定期看牙医,预防龋齿、牙周炎的发展。
此外,为了预防神经视网膜炎,建议使用太阳镜保护视网膜免受紫外线的伤害,并定期去看专科医生,消除危险因素。
預測
预后主要取决于神经视网膜炎的根本病因,即潜在病理的病程。一些轻微的炎症过程会自行消退,视力会在几周(几个月)内恢复。在没有动态不稳定和系统性疾病(结缔组织病变)的情况下,视功能可以恢复,但问题通常会复发,影响同眼或另一眼。
为了优化预后,必须及时治疗急性和复发性病理过程,消除不良习惯,定期拜访专科医生并进行预防性检查。[ 11 ]
如果神经视网膜炎发展为慢性,并发症和不良反应的风险会大大增加。


