巨细胞病毒肝炎
該文的醫學專家
最近審查:05.07.2025
流行病學
巨细胞病毒(CMV)感染广泛存在。70%-80%的成年人血液中含有病毒中和抗体。4%-5%的孕妇尿液中可检测到病毒,10%的女性宫颈刮片中可检测到病毒,5%-15%的哺乳期母亲乳汁中可检测到病毒。在因各种原因死亡的新生儿中,5%-15%的新生儿可检测到全身性CMV感染的症状。巨细胞病毒性肝炎占病毒性急性黄疸型肝炎病因的1%。然而,迄今为止,尚未对巨细胞病毒性肝炎的整体患病率进行研究。
CMV 的感染源仅仅是人、病人或病毒携带者。传播途径包括接触传播,较少见的是空气飞沫和肠道传播。此外,感染还可能通过肠外途径发生,包括输血。这种传播途径似乎比人们普遍认为的更为常见,这可以通过在献血者中频繁检测到巨细胞病毒(高达 60%)得到证实。经胎盘传播的途径已得到可靠证实。胎儿的感染来自病毒携带者——母亲。感染直接通过胎盘传播,或在婴儿通过产道时通过分娩传播。新生儿可以通过母乳感染。
在巨细胞病毒性肝炎中,主要的感染途径显然是肠外和围产期,此时巨细胞病毒绕过患者的淋巴系统直接进入血液。
致病菌
發病
巨细胞病毒性肝炎的发病机制尚不明确。传统上认为巨细胞病毒(CMV)主要影响胆管,并导致胆汁淤积性肝炎。然而,CMV直接作用于肝实质导致细胞病变也是可以接受的。一些人认为巨细胞病毒无疑是一种嗜肝因子。在这种情况下,无论是先天性还是获得性CMV感染,均可观察到肝损伤。
在巨细胞病毒性肝炎中,病原体直接进入血液(肠外感染机制)在肝细胞孤立性损伤的形成过程中起着重要作用。在这种情况下,病毒不会进入淋巴系统,因此也不会进入局部淋巴结,更不会在其中繁殖。病原体会立即出现在全身血流中,并从那里进入肝实质。这一致病链阶段通常被称为实质扩散。在这种情况下,病毒可以立即渗透到肝细胞中,并在那里找到繁殖的条件。
在孤立性巨细胞病毒性肝炎的发病机制中,不能排除不同巨细胞病毒基因型的作用,以及易感个体6号染色体上主要组织相容性复合体(HLA系统)候选基因的多态性。
病理形态学
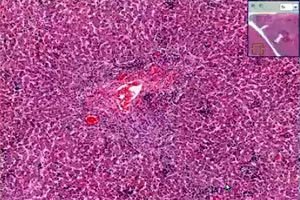
健康成人急性巨细胞病毒性肝炎的形态学改变以小叶内肉芽肿、单核细胞窦状浸润以及门管区周围炎症为特征。肝细胞坏死可能较轻。
免疫功能低下的成人(接受过肾移植)患有慢性巨细胞病毒性肝炎时,可观察到门管区和窦状隙周围纤维化、混合细胞浸润、肝细胞气球样变以及胆汁淤积的体征。在疾病的早期阶段,由于病毒的血源性播散,肝窦细胞中可检测到巨细胞病毒抗原。肝细胞坏死、营养不良性改变、淋巴细胞浸润以及库普弗细胞活化,但特异性细胞转化罕见。这些患者的巨细胞病毒性肝炎伴有胆汁淤积综合征和胆管消失综合征。在这种情况下,肝细胞中可检测到pp65抗原血症和CMV DNA,并可能出现肝硬化的体征。
除了病毒性肝炎的典型特征性改变外,巨细胞病毒性肝损伤患者可能出现小规模的中性粒细胞聚集,这些聚集通常位于受感染的肝细胞周围,并伴有核内巨细胞病毒包涵体。免疫组织化学方法表明,在没有典型核内巨细胞病毒包涵体的细胞中,胞质呈嗜碱性颗粒状,这是由巨细胞病毒物质的存在引起的。因此,不仅核内巨细胞病毒包涵体,而且胞质呈嗜碱性颗粒状也是巨细胞病毒性肝炎的特征性体征。
总体而言,与免疫功能正常的CMV肝炎患者相比,免疫功能低下患者的CMV感染具有更明显的细胞病变作用,并导致更广泛的肝细胞裂解。
先天性巨细胞病毒性肝炎患儿肝组织的形态学改变以肝细胞巨细胞转化、胆汁淤积、门管纤维化、胆管上皮增生为特征,在暴发性病例中可出现大面积肝坏死。
症狀 巨细胞病毒肝炎
巨细胞病毒性肝炎可有急性病程,也可有慢性病程。
 [ 23 ]
[ 23 ]
急性获得性巨细胞病毒性肝炎
儿童、青少年和青年人获得性急性巨细胞病毒性肝炎可在传染性单核细胞增多症的症状综合体中诊断。然而,在某些情况下,可观察到单独的肝损伤。在这种情况下,疾病表现为无黄疸、轻度、中度或重度。在个别情况下,可发展为暴发性肝炎。
巨细胞病毒性肝炎的潜伏期尚不明确,推测为2-3个月。
黄疸前期。急性巨细胞病毒性肝炎的临床表现和实验室指标与其他病因的病毒性肝炎并无根本区别。该病起病缓慢。患者表现为食欲下降、乏力、头痛、腹痛。部分病例体温可达38°C,
急性CMV甲型肝炎黄疸前期持续时间通常为3至7天。
患者可能没有黄疸前期的临床表现。在这种情况下,巨细胞病毒性肝炎的初期症状以黄疸为首发症状。
黄疸期。黄疸发作后的患者,黄疸前期出现的中毒症状会持续存在,甚至加重。
急性巨细胞病毒性肝炎的临床和实验室表现与其他病因的病毒性肝炎没有根本区别。
急性巨细胞病毒性肝炎黄疸期持续时间为13至28天。
该疾病的黄疸后期特征是患者健康状况正常化,肝脏和脾脏尺寸减小,酶活性显着降低。
慢性巨细胞病毒性肝炎
慢性巨细胞病毒性肝炎最常发生于免疫功能低下的患者(例如感染HIV、接受免疫抑制治疗、接受肝移植等)。因此,在因各种原因(自身免疫性肝病、病毒性肝炎等)接受肝移植的患者中,11%-28.5%的患者会出现巨细胞病毒性移植物损伤。在临床、生化和组织学表现为肝炎的肝移植受体中,20%的患者肝细胞中可检测到CMV DNA。
然而,免疫功能正常的儿童和成人也可能发展为慢性巨细胞病毒性肝炎。在这种情况下,慢性肝炎可以作为原发性慢性过程发展,也可以作为初始显性巨细胞病毒性肝炎的结果。
获得性慢性 CMV 肝炎患者的临床和实验室参数与其他病因引起的慢性病毒性肝炎患者的临床和实验室参数没有根本区别。
在获得性慢性巨细胞病毒性肝炎患者中,该病程以低度和中度活动性为主。近四分之三的病例可诊断为中度至重度肝纤维化。
在缓解期,获得性慢性巨细胞病毒性肝炎患者的中毒症状几乎消失。大多数患者的肝外表现消失。肝脏和脾脏缩小,但未完全恢复正常。肝脏边缘通常突出肋弓下方不超过1-2厘米。脾脏在肋弓边缘下方1厘米以内可触及。血清酶活性不超过正常值。
获得性巨细胞病毒性肝炎的临床表现与急性和慢性病毒性肝炎相似,但严重程度各异。3/4的获得性慢性巨细胞病毒性肝炎可诊断为中度至重度肝纤维化。
 [ 26 ]、[ 27 ]、[ 28 ]、[ 29 ]、[ 30 ]
[ 26 ]、[ 27 ]、[ 28 ]、[ 29 ]、[ 30 ]
先天性巨细胞病毒性肝炎
先天性巨细胞病毒感染可表现为全身性(损害多个器官和系统),也可表现为局部性(包括肝脏)。肝损害是先天性巨细胞病毒感染的典型特征,发生率为40-63.3%。肝脏病变包括慢性肝炎、肝硬化、胆管炎和小叶内胆汁淤积。肝外胆道损伤(从炎症到闭锁)已有记录。迄今为止,巨细胞病毒在肝外胆道损伤(闭锁、囊肿)发生中的作用尚不清楚。
先天性巨细胞病毒性肝炎主要发生在出生后数月内的儿童中,表现为无黄疸型,伴有肝脾肿大和生化活动;或为黄疸型,伴有黄疸、尿色深、肝脾肿大、高转氨酶血症、碱性磷酸酶和GGT升高,半数患者可形成肝硬化。同时,先天性巨细胞病毒性肝炎可以急性和迁延性形式发展,伴有一次或两次黄疸、轻度中毒表现、肝细胞酶活性增加2-3倍、胆汁淤积综合征(1/3患者),很少呈慢性病程,在这些情况下,其发展为原发性慢性过程,无黄疸,病理活动性中度或高度。
 [ 31 ]、[ 32 ]、[ 33 ]、[ 34 ]、[ 35 ]、[ 36 ]、[ 37 ]
[ 31 ]、[ 32 ]、[ 33 ]、[ 34 ]、[ 35 ]、[ 36 ]、[ 37 ]
先天性原发性慢性巨细胞病毒性肝炎
在患有先天性慢性巨细胞病毒性肝炎的儿童中,1/4 的病例被诊断为肝脏病理过程活动性极小,1/3 的病例被诊断为低度活动性,1/3 的病例被诊断为中度活动性。
该过程具有明显的纤维化倾向。1/3的患者被诊断出明显的纤维化,1/3的患者出现肝硬化的征兆。
先天性慢性CMV肝炎的临床表现和实验室参数与其他病因的病毒性肝炎没有根本区别。
先天性慢性巨细胞病毒性肝炎患者在缓解期几乎无中毒症状。大多数患儿肝外表现消失。肝脏和脾脏缩小,但未完全恢复正常。肝脏边缘通常突出肋弓下方不超过1-2厘米。大多数脾肿大患者的脾脏在肋弓边缘下方1厘米以内即可触及。血清酶活性不超过正常值。
肝移植患者的巨细胞病毒性肝炎
巨细胞病毒性肝炎是免疫抑制治疗背景下巨细胞病毒感染最常见的表现。此类病例的诊断基于肝活检结果,并通过病毒培养、ppb5抗原检测、PCR和免疫组化方法确诊。大多数巨细胞病毒性肝炎患者表现为孤立性肝损伤,少数患者发展为全身性巨细胞病毒感染。患者需静脉注射更昔洛韦。在艾滋病患者中,3%-5%的患者可出现巨细胞病毒性肝炎。
接受原位肝移植的患者和艾滋病患者可能出现由巨细胞病毒引起的肝外胆管狭窄,这可通过在胆管上皮中检测到B型病毒来确诊。肝脏供体和受体在移植前感染巨细胞病毒被认为是导致移植排斥的一个因素。
 [ 41 ]、[ 42 ]、[ 43 ]、[ 44 ]、[ 45 ]、[ 46 ]
[ 41 ]、[ 42 ]、[ 43 ]、[ 44 ]、[ 45 ]、[ 46 ]
巨细胞病毒性肝炎的病程
该病的病程可呈急性(35%),并可在1至3个月内逐渐恢复,肝功能完全恢复。65%的患者由于出现明显的巨细胞病毒性肝炎,病情转为慢性。
哪裡受傷了?
診斷 巨细胞病毒肝炎
巨细胞病毒性肝炎的诊断基于临床、生化和血清学数据。该病通常始于乏力-消化不良症状:不适、乏力、食欲不振,伴有肝脏增大和高发酵血症。患者病史可能提示在本次发病前2-3个月进行过肠外操作,血清中未检测到甲型、乙型、丙型、U型、G型等肝炎病毒标志物。
值得注意的是,巨细胞病毒性肝炎的特征是明显的细胞溶解综合征。氨基转移酶活性(ALT、AST)和乳酸脱氢酶(LDH-4、LDH-5)的测定被广泛用于诊断其症状。肝细胞酶活性增高是急性肝炎和慢性巨细胞病毒性肝炎加重期的特征。各种类型的巨细胞病毒性肝炎中肝细胞酶活性增高的程度与其他病因引起的病毒性肝炎的程度相符。
在出现黄疸时,确定总胆红素水平以及结合胆红素和非结合胆红素的比例非常重要。
肝脏炎症活动程度在一定程度上通过血清蛋白谱反映出来。大多数慢性巨细胞病毒性肝炎患者的血清总蛋白水平正常,为65-80克/升。高活动性慢性巨细胞病毒性肝炎患者由于白蛋白水平下降、γ球蛋白和新星蛋白比例增加,会形成异常蛋白血症。异常蛋白血症程度较轻,仅在某些患者中达到显著水平,即白蛋白水平低于45%,γ球蛋白水平超过25%。
在慢性巨细胞病毒性肝炎恶化期间,肝脏炎症过程越严重,蛋白质合成功能的下降就越明显。慢性肝炎患者会出现不同程度的凝血系统障碍(低凝),主要是由于肝脏合成功能下降所致。
急性和慢性CMV肝炎的肝脏超声图像与其他病因的病毒性肝炎无异。
多普勒超声方法用于确定门静脉系统的血流量和门腔静脉吻合口的存在,从而可以诊断门静脉高压症,包括患有巨细胞病毒病因的肝硬化患者。
形态学研究可以客观评估肝脏病理过程的性质、方向,也可作为治疗有效性的强制性标准之一。
穿刺活检结果具有决定性的鉴别诊断价值。在肝穿刺足够大的情况下,获得的形态学信息对于评估慢性肝炎的活动性、纤维化程度以及选择治疗策略具有决定性意义。
需要檢查什麼?
如何檢查?
誰聯繫?
治療 巨细胞病毒肝炎
更昔洛韦和重组干扰素A制剂用于治疗巨细胞病毒性肝炎。
以下是一项临床研究的结果,该研究治疗了85名接受Viferon治疗慢性巨细胞病毒性肝炎的儿童。其中,31名儿童为后天性巨细胞病毒性肝炎,54名儿童为先天性巨细胞病毒性肝炎。49名儿童的先天性巨细胞病毒性肝炎合并胆道系统损伤(44名儿童胆管闭锁,5名儿童胆管囊肿),5名儿童合并中枢神经系统损伤。
观察患者中,男孩47名,女孩38名。1岁以下儿童55名,1至3岁儿童23名,3岁以上儿童7名。
慢性病毒性肝炎治疗中,45例患儿接受Viferon直肠栓剂单药治疗,31例患儿接受Viferon联合静脉注射免疫球蛋白治疗,9例患儿接受Viferon联合更昔洛韦治疗。干扰素剂量为500万/平方米,每周3次。
67例患者的疗程为6个月,11例患者的疗程为9个月,7例患儿的疗程为12个月。干扰素治疗的有效性标准根据EUROHEP共识确定。
对照组共43名儿童,其中29名患先天性肝炎,14名患慢性巨细胞病毒性肝炎。这些儿童仅接受基础治疗,包括利胆剂、维生素制剂和保肝药物。
除了临床和生化监测外,还在疾病过程中验证了巨细胞病毒的复制活性。
在接受 Viferon 治疗的慢性巨细胞病毒性肝炎患儿中,获得完全缓解的比例较低,不足 20%。然而,获得一定程度缓解的患儿占接受治疗患儿总数的 78.8%。同时,近四分之一的患者未获得缓解。还需注意的是,对照组中没有任何患儿在同一时间段内出现自发缓解。
对先天性和获得性巨细胞病毒性肝炎患儿使用viferon疗法的疗效进行比较分析,结果显示,viferon疗法组患者的缓解率无明显差异。p值范围为p>0.05至p>0.2。
为了解答巨细胞病毒性肝炎治疗期间缓解率与治疗方案的相关性问题,研究者将患者分为三组。第一组为接受Viferon单药治疗的患者,第二组为接受Viferon联合静脉注射免疫球蛋白治疗的儿童,第三组为接受Viferon与更昔洛韦联合治疗的患者。
不同组患者的治疗结果无显著差异。仅在接受Viferon联合静脉注射免疫球蛋白治疗的患儿中观察到细胞溶解严重程度降低的趋势。p值范围为p>0.05至p>0.1。
在评估接受不同治疗方案的慢性巨细胞病毒性肝炎患儿中CMV的复制活性时,也观察到了类似的模式。动态观察期间,三组患儿的CMV DNA检测频率几乎相同。在接受Viferon联合静脉注射免疫球蛋白治疗的患者中,CMV的复制活性仅略低。p值范围为p>0.05至p>0.2。
有關治療的更多信息


