肺部叩诊
該文的醫學專家
最近審查:06.07.2025
叩诊是指轻敲体表部位,以揭示其下层器官、组织和各种结构的物理特性:空腔(空气)、液体(压缩)和混合。在这方面,胸部是重要的研究对象,因为其内有各种物理特性的器官。如前所述,叩诊在19世纪初著名的J. Corvisart将维也纳医生L. Auenbrugger(1722-1809)的一篇论文翻译成法语后开始广泛传播。在这篇论文中,Auenbrugger描述了一种类似于敲击酒桶的方法,他的父亲是一位酿酒师,用这种方法来测定桶中的酒量。叩诊在呼吸器官的检查中占有特殊的地位。
不同的空气密度、低空气密度和无空气密度的组织会产生不同的叩诊音,这反映了胸壁附近呼吸器官的状态。胸部叩诊时获得的声音的音量、音调和持续时间最终取决于叩诊区域的密度和弹性。空气和致密元素(肌肉、骨骼、内脏器官的实质、血液)对声音的质量影响最大。振动所经过的环境的密度和弹性越大,叩诊音就越不均匀,与铃声(所谓的鼓膜音)的差异就越大,鼓膜音让人想起敲击鼓(鼓室 - 鼓)时获得的声音,以及敲击含气空心结构(敲击肠道)时产生的声音。叩诊部位空气含量越少,分子越致密,声音就越小、越短、越沉闷(叩诊音沉闷,绝对沉闷——“肝音”、“股音”)。
肺叩诊的类型和规律
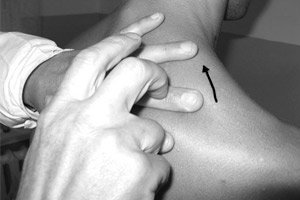
不同程度的叩诊声音可以通过多种技术获得:用特制的锤子(大多数医生用手指作为锤子)直接敲击被检查者的身体(直接叩诊);以及通过一个额外的导体(例如,一个类似各种板状物或更常见的情况是,用另一只手的手指紧紧贴在被检查者的身体表面)敲击被检查者的身体(间接叩诊)。绝大多数医生使用“手指对手指”的间接叩诊。
敲击时,应记住,打击应严格垂直于 pleximeter 的表面,力度要轻、短(快),类似于网球的弹性打击,只需移动腕关节处的手,前臂保持不动即可。
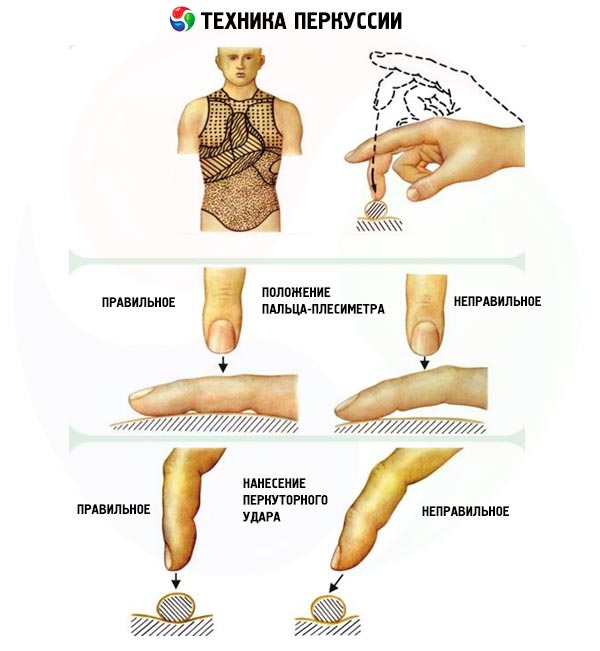
进行叩诊是为了识别器官或其部分的物理特性(空气和致密元素的比例)的变化(比较叩诊),或确定器官的边界和改变物理特性的区域(地形叩诊)。
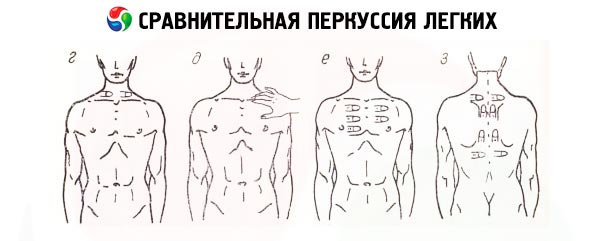
比较打击乐
在沿肋间隙进行的胸部比较叩诊中,声音很响,首先要确定在肺部对称区域获得的声音特征,自然在这种比较中排除了左半胸部的前下部 - 心脏区域的投影位置,该位置没有空气。在叩诊两个肺尖区域(锁骨上和锁骨下空间)时会检测到一些声音数据的不对称:由于右半胸部的肌肉更发达和右上叶支气管更狭窄,右心尖的叩诊声音通常更沉闷。值得注意的是,由于肺结核患病率高(这种定位是浸润性结核的典型特征),肺尖的叩诊曾经特别重要。比较叩诊使我们能够发现肺部的特殊叩诊声音 - 清晰的肺音。这是鼓膜音在穿过肺部异质间质组织(胸壁)时发生转变的结果(由弹性肺泡内的空气振动引起)。但更重要的是检测这种声音在胸部各个区域的变化:沉闷(从沉闷到绝对沉闷)或鼓膜音。
叩诊音浊音(缩短)越大,叩诊区致密成分越多,失气越多(液体、浸润、肿瘤组织),不同力度的叩诊可揭示该区域的不同深度:力度越大(响亮而深沉的叩诊音),检测到的致密区域越深。声音浊音表明胸腔内有液体,大量液体会导致叩诊音浊音(渗出液、脓液、漏出液、血液)。在这种情况下,通常至少应积聚 500 ml 液体,但在柔和(无力)的叩诊的帮助下,也可以在胸膜窦中检测到液体。浊音区上界的特征使我们能够辨别胸腔积液的性质。存在炎症(渗出液)时,浊音区上界呈曲线状,沿腋窝线达到峰值,这是液面不均匀上升的特征(Damoiseau-Sokolov线),与肺组织下层对液体压力的顺应性不同有关。渗出液的特征是浊音区水平更接近水平。
肺部叩诊音浊音是肺部浸润过程(肺炎)的初始阶段,肺组织其他压缩(明显的肺不张,特别是阻塞性肺不张,肺梗塞,肺肿瘤,胸膜增厚)的特征。
随着肺部结构的致密成分减少或变薄,叩诊音的鼓室音调增加,在肺气肿(肺泡失去弹性,但保留大部分肺泡隔的完整性,从而防止出现真正的中耳炎)时,其具有“箱状”或“枕状”特征;肺腔内的声音变得明显鼓室音(空洞、空脓肿、大支气管扩张、气胸、大的肺气肿性大疱)。
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ]
肺部地形叩诊
肺部地形叩诊可揭示特定器官或检测到的病理形成的边界,使用沿肋骨和肋间隙的安静叩诊,并将叩诊手指平行于叩诊边界放置(例如,在确定肺部下边界时水平放置)。使用识别标志固定正在确定的边界位置。对于胸部器官,这些是锁骨,肋骨,肋间隙,椎骨和垂直线(前正中,左右胸骨,胸骨旁,锁骨中线,前,中,后腋窝,肩胛骨,后正中线)。肋骨从前面开始数,从第二根肋骨开始(其与胸骨的连接位置位于胸骨柄和胸骨体之间),第一根肋骨对应于锁骨。在后面,肋骨是根据椎骨的棘突(很容易识别第 7 节颈椎的棘突:当头部向前倾斜时,它最突出)和肩胛骨的下角来计数的,该角对应于第 7 根肋骨。
左右肺下缘位于同一水平(左侧由于有心脏切迹和脾区,自然以腋前线为起点确定),分别沿右胸骨旁线-第6肋骨上缘,右锁骨中线-第6肋间隙,两侧腋前线-第7肋骨,腋中线-第8肋骨,腋后线-第9肋骨,肩胛线-第10肋骨,后正中线-第11胸椎。
肺下缘向下移位主要见于肺气肿,较少见于支气管哮喘发作。在第一种情况下,这种移位是永久性的,并且由于肺部空气过多的进展而趋于加重;在第二种情况下,即使没有肺气肿,由于支气管哮喘特有的呼气困难导致肺部急性扩张,也会出现移位。胸腔内有液体和气体会导致肺下缘向上移位,膈肌位置较高(肥胖、妊娠、大量腹水、胀气)时也会观察到这种情况,通常伴有胸腔容积减少和肺部充满空气(肺活量下降),这会导致呼吸衰竭和肺循环血流动力学紊乱。
肺下缘移位通常伴有下肺缘活动度(位移)的降低,该位移由腋中线决定:正常情况下,相对于第八肋,深吸气时肺缘下降4cm,最大呼气时上升4cm,因此,下肺缘沿此线的呼吸位移为8cm。如果难以吸气和屏住呼吸,则通过连续几次有规律的呼吸并每次记录下肺缘的叩诊位置来确定该指标。
确定肺边缘的边界及其在呼吸过程中的移位程度是早期发现肺气肿的重要技术,这在患者的动态监测中尤其有价值。
为了阐明相应肺叶的某些变化,了解其形态非常重要。右侧上叶和中叶突出于前表面(它们之间的边界始于第4肋骨与胸骨的连接处,然后沿锁骨中线斜向第6肋骨,在那里到达下叶的边界),右侧是中叶和下叶,左侧前表面由上叶组成,左侧是上叶和下叶(它们之间的边界与右侧一样,始于第6肋骨沿锁骨中线,然后斜向上回到肩胛骨),上叶的一小部分从后上方两侧突出,胸部两半的主要表面由下叶组成。
顶部高度
在右侧 |
左边 |
|
| 在前 | 锁骨上方3厘米 |
锁骨上方3.5厘米 |
| 在后面 | 在第7颈椎棘突水平 |
第七颈椎棘突上方0.5厘米 |
Krenig 边距宽度:右侧 - 5 厘米,左侧 - 5.5 厘米
肺下缘
印刷线条 |
在右侧 |
左边 |
| 胸骨旁 | 第五肋间隙 |
- |
| 锁骨中部 | 第六肋 |
- |
| 腋前 | 第七肋骨 |
第七肋骨 |
| 腋中部 | 第八肋 |
第八肋 |
| 腋后 | 第九肋 |
第九肋 |
| 肩胛 | X肋骨 |
X肋骨 |
| 椎旁 | XI胸椎棘突 |
XI胸椎棘突 |
肺下缘活动度,cm
在右侧 |
左边 |
|||||
地形线 |
吸入时 |
呼气时 |
总计 |
吸入时 |
呼气时 |
总计 |
锁骨中部 |
2 |
2 |
4 |
- |
- |
- |
腋中部 |
3 |
3 |
6 |
3 |
3 |
B |
肩胛 |
2 |
2 |
4 |
2 |
2 |
4 |


