血小板减少和血小板功能障碍
該文的醫學專家
最近審查:05.07.2025
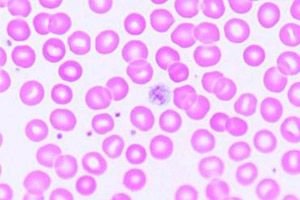
血液系统疾病是指血液中循环的血小板数量不足(血小板是确保止血并在血液凝固过程中发挥关键作用的细胞),被定义为血小板减少症(ICD-10 代码 - D69.6)。
血小板减少症的危险性是什么?血小板浓度降低(低于15万/微升)会严重损害血液凝固,甚至有自发性出血的风险,即使血管受到轻微损伤,也可能出现大量失血。
血小板疾病包括血小板水平异常升高(骨髓增生性疾病中的血小板增多症,以及作为反应性现象的血小板增多症)、血小板水平降低(血小板减少症)以及血小板功能障碍。任何上述疾病,包括血小板水平升高,都可能导致止血凝块形成障碍和出血。
血小板是巨核细胞的碎片,负责止血。肝脏会因骨髓巨核细胞和循环血小板数量的减少而合成血小板生成素,并刺激骨髓从巨核细胞合成血小板。血小板在血液中循环7-10天。约1/3的血小板暂时沉积在脾脏中。正常血小板计数为140,000-440,000/μl。然而,血小板计数可能会因月经周期、妊娠晚期血小板减少(妊娠期血小板减少症)以及炎症过程中炎症细胞因子引起的血小板增多(继发性或反应性血小板增多症)而略有不同。血小板最终在脾脏中被破坏。
血小板减少症的病因
血小板减少症的病因包括血小板生成受损、脾脏滞留增加而血小板存活率正常、血小板破坏或消耗增加、血小板稀释,以及上述情况的综合作用。脾脏滞留增加提示脾肿大。
出血风险与血小板计数成反比。血小板计数低于5万/μl时,易发生轻微出血,发生大出血的风险增加。血小板计数在2万至5万/μl之间时,即使轻微创伤也可能发生出血;血小板计数低于2万/μl时,可能发生自发性出血;血小板计数低于5千/μl时,容易发生严重的自发性出血。
血小板功能障碍可能由于细胞内血小板异常缺陷或外界因素损害正常血小板功能而发生。血小板功能障碍可能是先天性的,也可能是后天性的。在先天性疾病中,血管性血友病最为常见,细胞内血小板缺陷则较少见。后天性血小板功能障碍通常由各种疾病、服用阿司匹林或其他药物引起。
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ]
血小板减少症的其他原因
血小板破坏可能由免疫原因(HIV感染、药物、结缔组织疾病、淋巴细胞增生性疾病、输血)或非免疫原因(革兰氏阴性脓毒症、急性呼吸窘迫综合征)引起。临床和实验室症状与特发性血小板减少性紫癜相似。仅凭病史即可确诊。治疗与纠正原发疾病相关。
急性呼吸窘迫综合征
患有急性呼吸窘迫综合征的患者可能会出现非免疫性血小板减少症,这可能是由于血小板沉积在肺毛细血管床所致。
 [ 6 ]、[ 7 ]、[ 8 ]、[ 9 ]、[ 10 ]
[ 6 ]、[ 7 ]、[ 8 ]、[ 9 ]、[ 10 ]
输血
输血后紫癜是由类似于 ITP 的免疫破坏引起的,但患者在输血后 3 至 10 天内有输血史。患者以女性为主,且缺乏大多数人所拥有的血小板抗原 (PLA-1)。输注 PLA-1 阳性血小板会刺激 PLA-1 抗体的产生,而该抗体(通过未知机制)会与患者体内的 PLA-1 阴性血小板发生反应。其结果是严重的血小板减少症,通常在 2 至 6 周内缓解。
结缔组织和淋巴增生性疾病
结缔组织疾病(如系统性红斑狼疮)和淋巴细胞增生性疾病可引起免疫性血小板减少症。糖皮质激素和脾切除术通常有效。
 [ 13 ]、[ 14 ]、[ 15 ]、[ 16 ]、[ 17 ]、[ 18 ]
[ 13 ]、[ 14 ]、[ 15 ]、[ 16 ]、[ 17 ]、[ 18 ]
药物引起的免疫破坏
奎尼丁、奎宁、磺胺类药物、卡马西平、甲基多巴、阿司匹林、口服降糖药、金盐和利福平均可引起血小板减少症,通常是由于免疫反应引起的,药物与血小板结合形成新的“外来”抗原。除了用药史外,该病症与特发性血小板减少症(ITP)难以区分。停药后,血小板计数会在7天内回升。金诱导性血小板减少症是个例外,因为金盐可以在体内持续存在数周。
接受普通肝素治疗的患者中,5% 会出现血小板减少症,即使使用极低剂量的肝素(例如,冲洗动脉或静脉导管时)也可能发生。该机制通常与免疫有关。可能会发生出血,但更常见的是血小板聚集,导致血管阻塞,并出现矛盾的动脉和静脉血栓形成,有时甚至会危及生命(例如,动脉血管血栓性阻塞、中风、急性心肌梗死)。所有出现血小板减少症或血小板计数减少超过 50% 的患者都应停用肝素。由于 5 天的肝素治疗足以治疗静脉血栓形成,并且大多数患者在服用肝素的同时开始服用口服抗凝剂,因此停用肝素通常是安全的。低分子量肝素 (LMWH) 的免疫原性低于普通肝素。然而,LMWH 不用于治疗肝素诱导的血小板减少症,因为大多数抗体与 LMWH 发生交叉反应。
革兰氏阴性脓毒症
革兰氏阴性菌脓毒症常引起非免疫性血小板减少,其发生率与感染严重程度成正比。血小板减少可能由多种因素引起:弥漫性血管内凝血 (DIC)、可与血小板相互作用的免疫复合物的形成、补体的激活以及血小板在受损内皮表面的沉积。
HIV感染
HIV感染者可能出现免疫性血小板减少症,类似于ITP,但与HIV相关。糖皮质激素可增加血小板计数,但通常需等到血小板计数降至20,000/μL以下后再使用,因为这些药物可能会进一步抑制免疫力。使用抗病毒药物后,血小板计数也常常会升高。
血小板减少症的发病机制
血小板减少症的发病机制是由于造血系统病理和骨髓髓系细胞(巨核细胞)血小板生成减少,或由于血液渗透受损和血小板破坏增加(吞噬作用),或由于滞留病理和脾脏中血小板滞留。
健康人的骨髓每天平均产生10 11 个血小板,但并不是所有血小板都会在全身血液中循环:储备血小板储存在脾脏中,并在需要时释放。
如果患者检查未发现任何导致血小板水平下降的疾病,则可诊断为原因不明的血小板减少症或特发性血小板减少症。但这并不意味着病理“就此发生”。
血小板减少症与血小板生成减少有关,是由于体内缺乏维生素 B12 和 B9(叶酸)以及再生障碍性贫血而引起的。
白细胞减少和血小板减少常合并骨髓功能障碍,常见于急性白血病、淋巴肉瘤、其他器官的癌症转移等疾病。血小板生成受抑制的原因可能是骨髓造血干细胞结构改变(即所谓的骨髓增生异常综合征)、先天性造血功能不全(范康尼综合征)、骨髓巨核细胞增多症或骨髓纤维化。
另请阅读——血小板减少症的原因
血小板减少症的症状
血小板疾病会导致典型的出血模式,例如皮肤上出现多处瘀点,通常腿部更多;轻微损伤部位出现散在的小瘀斑;黏膜出血(例如鼻出血、胃肠道和泌尿生殖道出血;阴道出血),以及手术后严重出血。胃肠道和中枢神经系统严重出血可能危及生命。然而,严重的组织内出血(例如深部内脏血肿或关节积血)在血小板病变中并不典型,提示存在继发性止血障碍(例如血友病)。
自身免疫性血小板减少症
血小板破坏增多的发病机制分为免疫性和非免疫性。其中最常见的是自身免疫性血小板减少症。其表现的免疫性疾病包括:特发性血小板减少症(免疫性血小板减少性紫癜或Werlhof病)、系统性红斑狼疮、夏普综合征或干燥综合征、抗磷脂综合征等。所有这些疾病的共同点在于,人体会产生攻击自身健康细胞(包括血小板)的抗体。
需要注意的是,当患有免疫性血小板减少性紫癜的孕妇体内的抗体进入胎儿的血液时,在新生儿期就会检测到暂时性血小板减少症。
一些数据显示,近60%的病例可检测到针对血小板(其膜糖蛋白)的抗体。这些抗体含有免疫球蛋白G(IgG),因此,血小板更容易受到脾脏巨噬细胞吞噬作用的影响。
 [ 22 ]、[ 23 ]、[ 24 ]、[ 25 ]、[ 26 ]、[ 27 ]、[ 28 ]、[ 29 ]、[ 30 ]
[ 22 ]、[ 23 ]、[ 24 ]、[ 25 ]、[ 26 ]、[ 27 ]、[ 28 ]、[ 29 ]、[ 30 ]
先天性血小板减少症
许多异常及其结果——慢性血小板减少症——都具有遗传性发病机制。巨核细胞受到肝脏合成的血小板生成素(编码于3p27染色体)的刺激,而负责血小板生成素作用于特定受体的蛋白质由C-MPL基因编码。
先天性血小板减少症(特别是无巨核细胞性血小板减少症)以及遗传性血小板减少症(家族性再生障碍性贫血、Wiskott-Aldrich综合征、May-Hegglin综合征等)被认为与这些基因之一的突变有关。例如,遗传的突变基因会形成持续激活的血小板生成素受体,导致异常巨核细胞过度生成,而这些巨核细胞无法生成足够数量的血小板。
循环血小板的平均寿命为7-10天,其细胞周期受抗凋亡膜蛋白BCL-XL调控,该蛋白由BCL2L1基因编码。BCL-XL的原理是保护细胞免受损伤和诱导凋亡(死亡),但事实证明,当该基因发生突变时,它会激活凋亡过程。因此,血小板的破坏速度可能比其生成速度更快。
然而,遗传性血小板减少症(Glanzmann血小板无力症)和Bernard-Soulier综合征的特征性发病机制略有不同。由于基因缺陷,血小板减少症在幼儿中常见,与血小板结构受损有关,导致血小板丧失“黏合”形成血凝块的能力,而血凝块是止血所必需的。此外,这些缺陷血小板会在脾脏中迅速被消耗。
 [ 31 ]、[ 32 ]、[ 33 ]、[ 34 ]、[ 35 ]
[ 31 ]、[ 32 ]、[ 33 ]、[ 34 ]、[ 35 ]
继发性血小板减少症
顺便提一下脾脏。脾肿大(脾脏体积增大)可由多种原因引起(例如肝脏病变、感染、溶血性贫血、肝静脉阻塞、白血病和淋巴瘤中的肿瘤细胞浸润等),这会导致高达三分之一的血小板滞留在脾脏中。结果,血液系统出现慢性疾病,可诊断为症状性或继发性血小板减少症。当脾脏肿大时,通常需要进行脾切除术来治疗血小板减少症,或者简单地说,切除脾脏来治疗血小板减少症。
慢性血小板减少症也可能由脾功能亢进综合征引起,脾功能亢进是指脾脏功能亢进,以及其吞噬细胞过早且过快地破坏血细胞。脾功能亢进本质上是继发性的,最常由疟疾、结核病、类风湿性关节炎或肿瘤引起。因此,继发性血小板减少症实际上是这些疾病的并发症。
继发性血小板减少症与细菌或全身性病毒感染有关:爱泼斯坦-巴尔病毒、艾滋病毒、巨细胞病毒、细小病毒、肝炎、水痘带状疱疹病毒(水痘病因)或风疹病毒(风疹病因)。
当身体暴露于(直接暴露于骨髓及其髓细胞)电离辐射并饮用大量酒精时,可能会发生继发性急性血小板减少症。
儿童血小板减少症
研究表明,妊娠中期胎儿血小板水平超过15万/微升。1-5%的新生儿会出现血小板减少症,0.1-0.5%的病例会出现严重血小板减少症(血小板低于5万/微升)。同时,相当一部分患有这种疾病的婴儿是早产儿、胎盘功能不全或胎儿缺氧。15-20%的新生儿血小板减少症是同种免疫性疾病,是由于从母亲体内获得了针对血小板的抗体而导致的。
新生儿科医生认为,血小板减少症的其他原因包括骨髓巨核细胞的遗传缺陷、先天性自身免疫性疾病、感染的存在以及 DIC(弥漫性血管内凝血)综合征。
年龄较大儿童的血小板减少症大多有症状,可能的病原体包括真菌、细菌和病毒,例如巨细胞病毒、弓形虫、风疹病毒或麻疹病毒。急性血小板减少症在真菌或革兰氏阴性细菌感染中尤为常见。
对儿童进行血小板减少症疫苗接种时应谨慎,对于严重的病症,可能禁止通过注射和皮肤涂抹(伴有皮肤瘢痕)进行预防性疫苗接种。
欲了解更多信息,请参阅 –儿童血小板减少症,以及 –儿童血小板减少性紫癜
妊娠期血小板减少症
妊娠期血小板减少症可能由多种原因引起。但需要注意的是,妊娠期间血小板平均数量会下降(降至21.5万/微升),这是正常现象。
首先,孕妇血小板数量的变化与高血容量有关——血容量生理性增加(平均增加45%)。其次,妊娠期血小板的消耗增加,骨髓巨核细胞不仅会产生血小板,还会显著增加血栓素A2,而血栓素A2是血液凝固过程中血小板聚集所必需的。
此外,在孕妇血小板的α颗粒中,大量合成二聚糖蛋白PDGF——一种血小板衍生的生长因子,调节细胞的生长、分裂和分化,也在血管形成(包括胎儿)中起关键作用。
据产科医生指出,约5%的正常妊娠孕妇会出现无症状血小板减少症;65%-70%的病例会出现原因不明的血小板减少症。7.6%的孕妇会出现中度血小板减少症,而15%-21%的先兆子痫和妊娠中毒症孕妇在妊娠期间会出现重度血小板减少症。
血小板减少症的分类
原因 |
条款和条件 |
血小板生成受损,骨髓中巨核细胞减少或缺失。 尽管骨髓中存在巨核细胞,但血小板生成减少 |
白血病、再生障碍性贫血、阵发性睡眠性血红蛋白尿(部分患者)、骨髓抑制药物。 酒精性血小板减少症、巨幼细胞性贫血中的血小板减少症、HIV相关血小板减少症、骨髓增生异常综合征 |
脾肿大导致血小板滞留 |
肝硬化伴充血性脾肿大,骨髓纤维化伴髓系化生,戈谢病 |
血小板破坏增加或免疫性血小板破坏 |
特发性血小板减少性紫癜、HIV相关血小板减少症、输血后紫癜、药物性血小板减少症、新生儿同种免疫性血小板减少症、结缔组织疾病、淋巴增生性疾病 |
非免疫机制介导的破坏 |
弥漫性血管内凝血、血栓性血小板减少性紫癜、溶血性尿毒症综合征、急性呼吸窘迫综合征中的血小板减少症 |
选育 |
大量输血或换血(储存血液中血小板活力丧失) |
 [ 36 ]、[ 37 ]、[ 38 ]、[ 39 ]、[ 40 ]
[ 36 ]、[ 37 ]、[ 38 ]、[ 39 ]、[ 40 ]
脾脏滞留导致的血小板减少
脾脏血小板滞留增多见于各种与脾肿大相关的疾病。晚期肝硬化导致充血性脾肿大的患者也会出现这种情况。除非引起脾肿大的疾病(例如伴有髓系化生的骨髓纤维化)会损害血小板生成,否则血小板计数通常大于30,000 μl。应激状态下,肾上腺素暴露后,脾脏会释放血小板。因此,仅因脾脏血小板滞留引起的血小板减少不会导致出血增加。脾切除术可使血小板减少恢复正常,但除非存在由造血功能受损引起的严重血小板减少,否则无需进行脾切除术。
药物性血小板减少症
药物性或药物诱发的血小板减少症是由于许多常见的药物可以影响血液系统,有些可以抑制骨髓中巨核细胞的生成。
引起血小板减少症的药物种类繁多,包括抗生素和磺胺类药物、镇痛药和非甾体抗炎药、噻嗪类利尿剂以及基于丙戊酸的抗癫痫药物。干扰素以及质子泵抑制剂(用于治疗胃溃疡和十二指肠溃疡)可诱发短暂性血小板减少症。
化疗后血小板减少也是抗肿瘤细胞抑制药物(甲氨蝶呤、卡铂等)的副作用,因为它们会抑制造血器官的功能并对骨髓产生骨髓毒性作用。
肝素诱发的血小板减少症的发生,是因为肝素是一种直接作用的抗凝剂,用于治疗和预防深静脉血栓形成和肺栓塞。这意味着它可以减少血小板聚集并防止血液凝固。肝素的使用会引起一种特异的自身免疫反应,表现为血小板因子4(蛋白细胞因子PF4)的激活。该因子由活化血小板的α颗粒释放,并与肝素结合,中和其对血管内皮细胞的作用。
 [ 41 ]、[ 42 ]、[ 43 ]、[ 44 ]、[ 45 ]、[ 46 ]、[ 47 ]
[ 41 ]、[ 42 ]、[ 43 ]、[ 44 ]、[ 45 ]、[ 46 ]、[ 47 ]
血小板减少程度
需要注意的是,正常的血小板计数为15万/微升至45万/微升;血小板有两种病理:本文讨论的血小板减少症和血小板增多症,后者血小板计数超过生理正常值。血小板增多症有两种形式:反应性血小板增多症和继发性血小板增多症。反应性血小板增多症可在脾脏切除后发生。
血小板减少症的程度从轻度到重度不等。中度血小板减少症患者循环血小板水平为10万/微升;中度重度血小板减少症患者循环血小板水平为5万-10万/微升;重度血小板减少症患者循环血小板水平低于5万/微升。
血液科医生表示,血液中血小板水平越低,血小板减少症的症状越严重。轻度血小板减少症可能没有任何症状,中度血小板减少症患者皮肤(尤其是腿部)会出现皮疹,表现为点状皮下出血(瘀点),颜色为红色或紫色。
如果血小板计数低于10-20千/mcl,就会自发形成血肿(紫癜)、流鼻血和牙龈出血。
急性血小板减少症通常是传染病的后果,会在两个月内自行缓解。慢性免疫性血小板减少症持续时间超过六个月,其具体病因通常不明(即原因不明的血小板减少症)。
在极度严重的血小板减少症(血小板计数<5000/μl)中,可能出现严重、致命的并发症:蛛网膜下腔或脑内出血、胃肠道或其他内脏出血。
血小板减少症的诊断
出现瘀点和黏膜出血的患者应怀疑血小板功能障碍。应进行全血细胞计数和血小板计数、止血检查以及外周血涂片检查。血小板计数检查可发现血小板计数升高和血小板减少;除非存在合并凝血病,否则凝血检查通常正常。全血细胞计数、血小板计数、INR正常以及PTT正常或略微延长提示血小板功能障碍。
对于血小板减少症患者,外周血涂片可能提示可能的病因。如果涂片显示除血小板减少症以外的其他异常,例如存在有核红细胞和幼稚白细胞,则需要进行骨髓穿刺。
血小板减少症的外周血
血液变化 |
条款和条件 |
正常红细胞和白细胞 |
特发性血小板减少性紫癜、妊娠期血小板减少症、HIV相关血小板减少症、药物性血小板减少症、输血后紫癜 |
红细胞碎片 |
血栓性血小板减少性紫癜、溶血性尿毒症综合征、先兆子痫伴DIC、转移性癌 |
异常白细胞 |
白血病中存在未成熟细胞或大量成熟淋巴细胞。再生障碍性贫血中粒细胞计数低。 巨幼细胞性贫血中的粒细胞分叶过多 |
巨型血小板(大小与红细胞相似) |
Bernard-Soulier综合征和其他先天性血小板减少症 |
红细胞异常、有核红细胞、未成熟粒细胞 |
骨髓发育不良 |
骨髓穿刺检查可以评估巨核细胞的数量和形态,并可识别骨髓造血衰竭的其他原因。如果骨髓造血细胞计数正常但脾肿大,则血小板减少症最可能的原因是脾脏血小板滞留;如果骨髓和脾脏大小正常,则血小板减少症最可能的原因是血小板破坏增多。然而,抗血小板抗体的检测无显著临床意义。疑似HIV感染患者需进行HIV检测。
对于血小板功能障碍患者,如果其长期存在拔牙、其他外科手术后出血增多的病史,或易形成皮下出血,则应怀疑其存在先天性病变。在这种情况下,有必要检测血管性血友病因子的抗原和活性。如果先天性病变的存在没有疑问,则无需进行进一步检查。
需要什麼測試?
誰聯繫?
血小板减少症的治疗
血小板减少症或血小板功能障碍患者应避免使用可能损害血小板功能的药物,尤其是阿司匹林和其他非甾体类抗炎药。患者可能需要输注血小板,但仅限于特定情况。预防性输血很少使用,因为反复输血可能因抗血小板同种抗体的产生而无效。对于血小板功能障碍或血小板减少症(由血小板生成缺陷引起),输血仅适用于活动性出血或严重血小板减少症(例如,血小板计数<10,000/μL)。对于血小板破坏引起的血小板减少症,输血仅适用于危及生命的出血或中枢神经系统出血。
在现代血液学中,对血小板减少症进行病因治疗,同时考虑到疾病的严重程度及其发生的原因。
目前已开始使用皮质类固醇,该药物可抑制免疫系统并阻断血小板抗体。用于治疗自身免疫性血小板减少症的泼尼松龙(口服或注射)可用于治疗轻度至中度血小板减少症;然而,在减少剂量或停药后,60%-90%的患者会出现复发。
血小板减少症可使用碳酸锂或叶酸来刺激骨髓生成血小板。特发性血小板减少症患者可予血浆置换和免疫抑制药物(依木兰、霉酚酸酯等)。
慢性特发性血小板减少症,特别是在脾切除患者中复发时,可用注射药物罗米普司亭治疗,这是一种刺激血小板生成的血小板生成素受体激动剂。
用于治疗血小板减少症的二氯苯那敏(片剂和注射液)可用于治疗毛细血管出血,因为它属于止血类药物。其止血作用基于组织凝血因子III(凝血活酶)的局部激活。
Ascorutin、Curantil 和 Sodecor 用于治疗血小板减少症
单独列出这三种药物是有原因的。抗氧化维生素(抗坏血酸和芦丁)的复合物——用于治疗血小板减少症的Ascorutin,并未被列入推荐药物清单,尽管它具有血管保护作用,即增加小血管的不通透性。Ascorutin通常用于静脉曲张和血栓性静脉炎、慢性静脉功能不全、高血压性微血管病以及出血性素质中毛细血管通透性增加的综合治疗。芦丁具有抗坏血酸的更全面功效,但另一方面,它也能降低血小板聚集,即防止血液凝固。
有资料显示,库兰蒂尔可用于治疗血小板减少症,以“恢复免疫力”,防止血栓形成并消除血液循环障碍。然而,这种药物与免疫力无关。库兰蒂尔是一种血管保护剂,用于防止血栓形成并激活外周循环。该药物的抗血栓作用在于它增强前列腺素E1 (PgE1) 抑制血小板聚集的能力。其副作用包括血小板减少症和出血增加。
此外,一些网站报告称,服用Sodekor酊剂治疗血小板减少症可使血小板水平恢复正常。该水醇溶液的成分包括:牛蒡根茎和根提取物;蒲公英根、甘草和生姜提取物;沙棘果实提取物;松子提取物;以及肉桂皮、小豆蔻、芫荽籽和丁香花蕾。
没有介绍这种草药的药效学,但根据官方描述,该药物(我们逐字引用):“具有抗炎,增强全身力量的作用,增强身体的非特异性抵抗力,有助于提高精神和身体机能。” 也就是说,没有关于使用 Sodekor 治疗血小板减少症的任何信息。
酊剂成分如何发挥作用?牛蒡可用作祛痰药、抗菌药、利尿药、利胆药和驱虫药。蒲公英根用于治疗胃肠道疾病和便秘。甘草根(甘草)用于治疗干咳,也可作为胃炎的抗酸剂和膀胱炎的利尿剂。
肉桂有助于缓解感冒和恶心;小豆蔻具有滋补功效,还能促进胃液分泌,缓解胀气。生姜(Sodekor 中含有生姜根)也非常有效,但生姜对血小板减少症无效,因为它会降低血液凝固能力。芫荽籽含有芸香苷类黄酮,具有类似的功效。
治疗血小板减少症的民间疗法
有一些治疗血小板减少症的民间疗法。例如,鲨鱼脂肪是斯堪的纳维亚国家治疗血小板减少症的一种民间疗法,在那里的药店以胶囊形式出售(每天服用4-5粒,持续一个月)。在我国,可以用同样含有多不饱和脂肪酸(ω-3)的普通鱼油成功替代鲨鱼脂肪——每天服用1-2粒。
建议使用生榨芝麻油治疗血小板减少症——每日两次,每次一汤匙。据说这种油具有提高血小板水平的功效。这显然是由于它富含多不饱和脂肪酸(包括ω-9)、叶酸(25%)和维生素K(22%),以及L-精氨酸、亮氨酸、丙氨酸、缬氨酸等氨基酸。这些生物活性物质共同作用,促进骨髓组织的正常代谢和增殖,从而刺激造血。
草药医生还推荐使用草药治疗血小板减少症,您可以在另一本出版物中阅读更多相关信息——血小板减少症的治疗
 [ 59 ]、[ 60 ]、[ 61 ]、[ 62 ]、[ 63 ]
[ 59 ]、[ 60 ]、[ 61 ]、[ 62 ]、[ 63 ]
血小板减少症的饮食
血小板减少症不需要特殊饮食,但需要针对血小板减少症安排适当的营养。这是什么意思?
饮食中多吃水果和蔬菜就足够了,尤其是绿色蔬菜:卷心菜、生菜、欧芹、葱、海带。它们富含叶绿素,因此也富含维生素K。
对血小板减少症有用的产品:植物油;低脂乳制品(含钙,与维生素 K 协同作用);杏仁和无花果干;橙子和橙汁(含有足够的维生素 B9);谷物、豌豆、扁豆和豆类(植物蛋白来源);海鲜和甜菜(富含锌)。
血小板减少症患者应避免食用白米、白糖以及营养成分低、容易发胖、缺乏维生素和矿物质的食物。当然,也应避免饮酒。
有關治療的更多信息
预防血小板减少症
预防血小板减少症尚无特效方法。不要忘记维生素的重要性(上文已讨论过)。
但如果存在这种病症,医生建议在家和工作场所使用任何可能意外受伤的物品时都要小心。男士最好使用电动剃须刀剃须,并避免接触性运动和其他可能导致受伤的活动。血小板水平低的儿童需要特别注意。


