脊柱脑膜瘤
該文的醫學專家
最近審查:29.06.2025
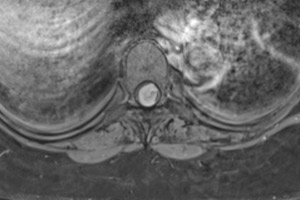
由于脊髓位于椎管内,因此脊髓鞘(脊髓脊膜)中出现的肿瘤被定义为脊髓脊膜瘤。
脑膜瘤是该部位第二常见的肿瘤,其中大多数(95%)为良性。[ 1 ]
流行病學
脊髓脑膜瘤占原发性脊柱肿瘤的25%-30%。它们最常发生在胸椎(占65%-80%),其次是颈椎(占14%-27%),以及腰椎(不超过4%-5%)。
脊髓膜瘤形成于中年和老年时期,女性发病率几乎是男性的三倍。
發病
尽管脑膜瘤的病因尚不明确,但其发病机制可归因于某些基因的突变,特别是编码肿瘤抑制蛋白merlin的基因;蛋白质Survivin,一种细胞凋亡(程序性细胞死亡)的抑制剂;血小板衍生的生长因子(PDGF),存在于血小板中,可作为细胞功能的系统调节剂;血管内皮生长因子(VEGF);以及其他基因的突变。
此外,在一些脑膜瘤中发现了性激素受体,这使得研究人员推测它们与这些肿瘤的生长有关。[ 4 ]
脊髓脑膜瘤细胞的恶性程度分为三个等级(通过组织学检查确定):
- I级为良性脑膜瘤;
- II 级-非典型脑膜瘤;
- III 级 - 间变性或恶性脑膜瘤(最常见的是转移性脑膜瘤)。
症狀 脊髓脑膜瘤
脊髓脑膜瘤通常生长非常缓慢,多年内不会显现。但当其体积增大时,肿瘤会压迫脊髓或脊髓根部。这会干扰神经冲动从大脑到周围神经系统的传导,引发各种神经系统症状,包括运动和感觉障碍。
首先,可能会出现背部疼痛:在肿瘤形成的脊柱节段。例如,颈椎(C1-C4)脑膜瘤表现为头颈部枕部疼痛,以及感觉(触觉、温度、疼痛)下降;躯干肩胛带感觉异常(麻木);脊柱引起的运动障碍——上肢运动困难和步态障碍。[ 5 ]
该肿瘤块多见于中段脊柱——胸椎脑膜瘤(Th1-Th12)。其首发症状可能为胸部感觉障碍、四肢痉挛和肌肉无力,伴有运动困难,包括反射性运动困难。
腰椎(L1- L5)脑膜瘤导致盆腔器官(膀胱和肠道)功能受损。[ 6 ]
並發症和後果
脊髓膜瘤的主要并发症和后果是下肢痉挛(弛缓性轻瘫)或四肢瘫痪,即所有肢体的运动功能丧失。
如果肿瘤位于颈部,就会出现偏瘫性布朗-塞卡综合征。
脑膜瘤可能会钙化,并增加脊髓的压力。肿瘤的硬膜外扩散和/或恶性化会显著恶化患者的病情。[ 7 ]
診斷 脊髓脑膜瘤
脊髓脑膜瘤不通过影像学检查是无法发现的,因此首先要进行仪器诊断:静脉注射对比剂的 MRI 检查、脊髓造影术,然后进行 CT(计算机断层扫描)、脊柱和脊髓的 X 光检查。
鑑別診斷
鉴别诊断应排除椎间盘突出症、脊柱骨关节炎(脊椎病)、肌萎缩侧索硬化症(ALS)、脊髓空洞症、脊髓型多发性硬化症、蛛网膜囊肿,以及具有类似症状的肿瘤肿块(神经鞘瘤、血管瘤、血管母细胞瘤、星形细胞瘤等)。)。
治療 脊髓脑膜瘤
通过影像学(CT 扫描或 MRI)监测小型无症状脑膜瘤。
对于引起运动和感觉障碍的脊髓膜瘤病例,专家不考虑药物治疗等选择,主要方法是手术治疗 - 切除肿瘤以减轻脊髓压力。
该手术很复杂,因为它需要进行椎板切除术 - 切除部分椎骨以进入肿瘤,然后(切除肿瘤后)进行脊柱融合手术以稳定脊柱。
在某些情况下,可能会在手术前开出皮质类固醇来减小肿瘤的大小。
如果脑膜瘤是间变性或恶性的,则在切除后采用放射治疗。[ 9 ]
預防
目前没有关于预防脊髓脑膜瘤形成的建议。
預測
脊髓膜瘤的结果与其细胞的恶性程度直接相关,未分化或恶性肿瘤的预后并不乐观。
同时,I级脑膜瘤在大多数情况下都能切除(死亡率极低),如果肿瘤能够完全切除,约80%的患者可以治愈。然而,十年或更长时间后,平均有9-10%的患者会出现复发。


