鞘膜积液的体征
該文的醫學專家
最近審查:04.07.2025
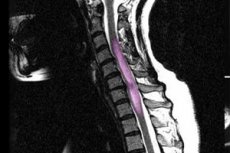
由于无法感知疼痛和温差,患者经常会遭受各种损伤,例如机械性创伤、烧伤等,这些损伤通常促使他们就医。然而,最初的症状出现得更早:轻微的触觉障碍表现为疼痛部位、麻木、灼烧感、瘙痒感等。值得注意的是,患者的触觉敏感性并未受到影响。患者通常会抱怨颈椎、肩胛骨之间、上肢和胸部出现长时间的钝痛。下肢和下半身部分触觉丧失的情况较少见。
脊髓空洞症的特征是明显的神经营养障碍,例如皮肤粗糙、发绀、伤口愈合缓慢、骨关节变形以及骨质脆弱。患者手部会出现典型症状:皮肤干燥粗糙,手指粗糙增粗。皮肤病变较为明显,从大小不一的多处疤痕到新发烧伤、割伤、溃疡和脓肿,应有尽有。此外,还经常出现急性化脓性病变,例如脓肿。
如果病变延伸至上胸椎脊髓侧角,则会出现严重的腕关节粗化,即所谓的腕关节肥大。关节营养功能受损(通常发生在肩部和肘部)表现为骨溶解和空腔缺损形成。受累关节增大,活动时无疼痛,但可听到特征性的关节骨摩擦声。
随着病变进展,脊髓腔缺损逐渐扩大并蔓延至脊髓前角区域,表现为肌肉无力、运动障碍、萎缩性病变,以及上肢弛缓性瘫痪。如果脊髓空洞症影响到颈髓,则会出现明显的霍纳综合征,表现为眼睑下垂、瞳孔散大、眼球凹陷。如果运动传导通路受累,可出现下肢截瘫,部分患者还会出现泌尿系统疾病。
脑干空洞的形成预示着延髓空洞症的发生:面部区域感觉受损。随着时间的推移,患者会出现言语障碍、吞咽困难、呼吸系统问题,萎缩过程会蔓延至软腭、舌头和部分面部。此外,还可能出现继发感染:例如支气管肺炎和泌尿道炎症。严重病例会出现延髓麻痹,这可能导致患者呼吸骤停甚至死亡。
该疾病的临床病程可持续数月至数年,早期病情迅速恶化,随后逐渐减缓。囊肿形态、症状持续时间和严重程度之间存在线性关系。[ 1 ],[ 2 ]
最初的迹象
在神经系统检查中,脊髓空洞症患者有以下特征性体征:
- 痛觉和温度觉丧失,呈“夹克”或“半夹克”状,扩散至四肢、上身,较少见于腰骶部和三叉神经支配区。随着病情发展,可能出现本体感觉障碍,涉及振动觉、触觉和肌肉关节感觉。也可能出现对侧传导性感觉障碍。
- 出现节段性病变,例如单侧或双侧远端肢体周围性瘫痪,以及中枢性病变,例如锥体功能不全、痉挛性瘫痪和肢体单侧瘫痪。受累肌肉可能出现抽搐。如果延髓受累,则可发现与舌、咽区、声带和软腭瘫痪相关的病变。[ 3 ]
- 自主神经系统症状在营养障碍的背景下出现。常见症状包括手指发青、出汗变化(增多或完全停止)、肢体肿胀。再生系统也存在问题:损伤和烧伤后形成的损伤和溃疡长期无法愈合。骨关节机制受到影响,出现缺损和骨骼变形,导致肢体功能障碍。
- 延髓受损会伴随眼球震颤和头晕的出现。
- 大多数患者会出现脑积水,其特征包括头痛、恶心呕吐、嗜睡和视神经乳头充血。[ 4 ]
感觉障碍
疼痛是身体对损伤的自然反应。然而,脊髓空洞症患者的痛觉敏感度以及其他类型的疼痛敏感度都会受损。具体表现为:肢体或其他身体部位开始持续剧烈疼痛,但患者对外界刺激却没有痛觉。如果被割伤、刺伤或烧伤,身体也不会做出反应:患者根本感觉不到。脊髓空洞症患者的皮肤上通常会留下被热物体割伤或烧伤的痕迹:患者感觉不到自己接触了热的或尖锐的物体,也无法将手抽回,从而导致出现烧伤或割伤的痕迹。医学界将这种情况称为“疼痛麻木”或“痛觉麻木”。[ 5 ]
此外,病变区域的代谢过程和组织营养功能也会恶化:患肢或患处皮下脂肪减少,皮肤呈淡蓝色、粗糙、脱皮,指甲板失去光泽。可能出现水肿,包括关节区域。肌肉骨骼机制也会受到影响:肌肉萎缩,骨骼脆弱。
脊髓空洞症的延髓功能障碍
当脊髓空洞症扩散至延髓时,会导致舌咽神经、迷走神经和舌下神经或其运动核出现功能障碍。舌肌、软腭、咽喉、会厌和声带均会受到影响。病变可为双侧或单侧。
延髓疾病在临床上有如下表现:
- 言语障碍(失音症、构音障碍——声音失真或发音困难);
- 吞咽障碍(吞咽困难,尤其是吞咽流质食物);
- 舌头向左或向右偏斜,活动能力下降;
- 声带闭合失败;
- 咽部和腭部反射消失。
随着舌肌的萎缩,会出现纤维性抽搐。
脊髓空洞症的 Lhermitte 征
下半身和腿部感觉丧失的患者的特征是莱尔米特症状,即突然出现短暂的疼痛,从上到下覆盖整个脊柱,就像触电一样。
这种表现被认为是感觉障碍的急性症状之一。对于患者来说,这种阵发性的短期疼痛极其难受。同时,患者还会感到刺痛、沿着脊柱轴线的紧张感,并延伸至上肢。
该症状在机械刺激的背景下发生,可能在颈部剧烈弯曲、打喷嚏或咳嗽时发生。约15%的患者会出现这种症状。
儿童脊髓空洞症
脊髓空洞症在儿童中很少见。由于该疾病进展缓慢,病理症状在早期发育阶段很少显现。儿童期病变的主要原因是脊髓发育受损,即连接脊髓两半的脊髓缝形成不良,以及中央管闭合不全。
与成人脊髓空洞症相比,儿童脊髓空洞症的感觉和疼痛障碍较不明显。然而,儿童更容易患上脊柱侧弯,而脊柱侧弯更利于手术矫正。在某些情况下,儿童脊髓空洞症可以自行治愈。[ 6 ]
这种疾病在不同患者身上的进展方式各不相同。有些患者仅表现出轻微症状,并在一年内逐渐稳定。而另一些患者则可能病情迅速发展,并伴有其他疾病或重要身体功能的丧失,导致生活质量显著下降。此外,也存在家族性病例,通常需要手术治疗。
形式
脊髓空洞症的分类表明了几种病理类型:
- 中央管不交通症被认为是最常见的一种。该病可与蛛网膜下腔椎管通畅性受损或I型Arnold-Chiari畸形同时发生。
- 一种椎管外非交通性疾病,发生在脊柱受损或脊髓血流受损时。损伤区域会形成囊性结构,易于进一步扩散。
- 中央管交通障碍,与Dandy-Walker综合征和Arnold-Chiari综合征II型同时存在。脑积水也是其特征。
自1974年以来,该疾病有了另一种类似的分类:
- 沟通障碍是由于颅椎交界处或颅底区域的病理变化而引起的,并渗透到脊柱的蛛网膜下腔。
- 创伤后脊髓空洞症是指损伤区域形成空洞,并逐渐扩大,并蔓延至脊柱邻近部位。病理症状通常出现在晚期,通常需要相当长一段时间,患者似乎已经完全康复。
- 因蛛网膜病或蛛网膜炎而引起的疾病。
- 由于脊髓肿瘤进展而出现的囊肿。
- 与非肿瘤过程相关的疾病,会导致脊髓压力增加。
- 一种无法确定病因的特发性疾病。
根据病理的定位,可以区分以下情况:
- 后角膜(敏感);
- 前角膜(运动);
- 侧角(营养性);
- 混合性脊髓空洞症。
前角膜脊髓空洞症很少单独出现。大多数情况下,运动障碍与感觉障碍同时存在。
根据疾病沿脊柱轴的扩散情况,可区分出以下类型的疾病:
- 颈椎脊髓空洞症——最常见且具有特征性症状,例如手臂和躯干失去知觉(受影响的区域被指定为“夹克”或“半夹克”)。
- 胸椎脊髓空洞症常合并颈椎损伤,导致上肢出现营养性肌肉疾病。纤维性肌颤搐通常表现较弱。
- 腰部(或腰骶部)脊髓空洞症伴有下肢轻瘫,这种情况相对少见(约 10%),最常见的原因是脊柱肿瘤或炎症过程。
- 完全性脊髓空洞症的发生率为10%,其特征是病理性空洞遍布整个脊髓,而非仅局限于某一节段。这种类型的疾病在预后和治疗方面最为不利。
- 脊髓空洞症是指脑干受损引起的脊髓空洞症。患者会出现眼球震颤、延髓功能障碍(吞咽困难、言语障碍等)。面部感觉也可能受损。
- 脑脊髓炎性脊髓空洞症(又称脑空洞症)是大脑内囊的病变,导致身体对侧的运动和感觉障碍。


