坎科脱屑性毛囊炎是导致斑秃的原因之一
該文的醫學專家
最近審查:04.07.2025
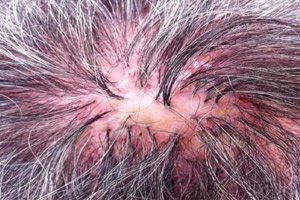
脱发性毛囊炎(同义词:头部狼疮样萎缩性毛囊炎(folliculitis sycosiformis atrophicans capitis,Hoffmann E. 1931)首先由 Quinquaud(Quinquaud Ch.E. 1889)描述。这种非常罕见的皮肤病是一种慢性细菌性头皮毛囊炎,最终导致萎缩性脱发(假性脱发;decalvo(拉丁语)- 秃顶);皮肤的其他区域也会受到影响,尤其是那些被硬毛和长毛覆盖的区域。同年描述的面部胡须生长区域的类似过程有其他名称:狼疮样狼疮(sycosis lupoides,Brocq L.,1888);瘢痕性狼疮样红斑(ulerythema sycosiforme,Unna P.,1889; ovkr(希腊语)= ule(拉丁语)= 疤痕); sycosiforme atropicans barbae 毛囊炎,Hoffmann E.,1931)。
因此,不同的科学家对同一种皮肤病给出了不同的名称,从他们的角度来看,这些名称都强调了其主要特征:慢性毛囊炎,病程和结果与盘状红斑狼疮(萎缩)相似;红斑伴有毛囊炎表现和瘢痕;慢性毛囊炎,类似于毛囊炎,但会导致萎缩。在对脱发性毛囊炎和狼疮性毛囊炎的首次描述中,已经揭示了这两种皮肤病的共同特征,从而决定了它们的临床表现:慢性毛囊炎,不伴有脓疱和溃疡,但会导致萎缩和持续性秃顶,对治疗具有很高的抵抗力。不同之处在于慢性毛囊炎的分布(毛囊炎分为小病灶 - 与形成的大病灶相比)及其主要位置(在头皮或面部皮肤上)。后来发现,除了面部皮肤外,狼疮性毛囊炎(LS)还会累及头皮以及耻骨和腋窝区域的皮肤。直到多年后才最终明确,布罗克描述的狼疮性毛囊炎并非一种独立的疾病类型,而是与同一种疾病——脱发性毛囊炎(decalvans folliculitis)——重复出现,而脱发性毛囊炎是一种独特且罕见的临床变体。
脱发性毛囊炎的病因
病原体被认为是金黄色葡萄球菌,此外,革兰氏阴性菌群也可能在毛囊中定植。然而,广谱抗生素治疗仅能获得暂时的治疗效果,且疗程时间受到严格限制。这证实了大生物体在治疗中起主导作用,其反应性发生变化,免疫保护力下降。
发病
脂溢性皮炎、糖尿病引起的抵抗力下降、慢性肾炎、异常蛋白血症以及其他导致免疫系统抑制的因素都可能导致这种皮肤病。已有报道指出,拔除龋齿并发牙周炎后,脱发性毛囊炎 (DF) 会自行痊愈。细菌在毛囊中的定植很可能只是致病环节。慢性毛囊炎最终导致皮肤萎缩和持续性脱发的原因尚不清楚。在患有脱发性毛囊炎(又称狼疮性毛囊炎)的患者中,现代研究方法总能发现免疫系统、内脏器官和其他身体系统功能方面存在特异性且显著的异常。
Kenco 脱发性毛囊炎的症状
脱发性毛囊炎通常孤立性发病于头皮,主要见于颞部和顶叶区域,额叶皮损位于毛发生长边缘,类似蛇形病。部分病例腋窝和阴部也会受累。炎症性毛囊结节(较少见脓疱)的爆发通常不会引起主观感觉,因此通常肉眼可见。皮疹大小从针头到扁豆大小不等。丘疹和脓疱的中央部分被未改变或断裂的毛发穿透,周围可见小的充血冠状结构。毛囊炎的特点是发展极其缓慢;它们存在很长时间,没有明显的动态变化,通常不会以脓疱的形成而结束。单个毛囊性脓疱仅在毛囊性丘疹长期演变后才会出现(根据Mashkilleyson LN,1931的说法,称为“继发性脓疱”)。在小规模聚集病灶的中心,逐渐形成轻度瘢痕性萎缩,并伴有持续性脱发。当多个相邻病灶合并时,形成更大的瘢痕性脱发病灶,病灶内有时保留有单根毛发。在边界区域,新的毛囊结节、脓疱、鳞屑、痂皮不断出现,导致周围生长缓慢。因此,脱发性毛囊炎导致不同大小和形状的萎缩性脱发病灶(假性脱发)。该皮肤病呈慢性病程,可持续数年甚至数十年。有时,萎缩性脱发病灶周围出现的新发毛囊炎数量已降至最低。头皮脱发性毛囊炎可与面部或其他部位的狼疮样毛囊炎病灶合并存在。
狼疮样毛囊炎主要影响中老年男性。狼疮性毛囊炎通常位于多毛的面颊侧面、太阳穴,较少见的是下巴和上唇(Milman IS, 1929)。病变通常为单侧,位于颞部毛发生长区域或下颌水平支和升支上方的面颊。狼疮性毛囊炎的病变可以单独出现,为单个大面积病变,也可以出现在头皮上。初期,在充血的背景下,同一区域会出现成群的炎性毛囊结节和脓疱,以及位于毛囊内的淡黄色小痂皮和浅灰色鳞屑,这些痂皮和鳞屑可通过刮除轻松去除。这些元素融合并形成一个边界清晰的圆形或椭圆形炎性斑块,直径为 2-3 cm 或更大,呈酒红色(如丹毒样),基底部有扁平的无痛浸润。逐渐地,在其中心部分,皮肤变得苍白、变薄、变得光滑,没有毛发,稍微凹陷:出现狼疮性毛囊炎形成的病灶的特征 - 中央萎缩。在其范围内,不再出现新的皮疹,并且可能仍然保留从一个或多个毛囊中长出的单根毛发或毛簇。病灶的外围区域宽约 1 cm,稍微隆起,颜色更鲜红,浸润程度适中。其中有许多毛囊性丘疹,带有罕见的毛囊性脓疱,其中一些看起来像水泡。这些部位的中心仍保留着毛发,其中一些已脱落,以及大量易于去除的毛囊痂和鳞屑。由于周围区域出现新的毛囊炎和单个毛囊脓疱,病变逐渐增大。有时,病变会集中在其中一个病灶,从而改变圆形轮廓。用玻片检查病变边缘时,无法发现“苹果冻”症状。狼疮性皮炎会慢性发展,持续数月甚至数年。头皮狼疮样毛囊炎的临床表现更光滑。在形成的病变中,以光滑无毛的萎缩区为主。在周围区域,隆起的脊状结构消失,仅存在单个长期存在的毛囊炎和脓疱,周围有狭窄的充血边缘,以及孤立的小鳞屑和痂。因此,在头皮上,狼疮性毛囊炎和脱发性毛囊炎的表现几乎难以区分。患者的一般状况没有受到干扰,通常没有主观感觉,症状仅限于外观缺陷。
组织病理学
表皮可见小面积角化过度,角质块磨损,棘层明显增厚。棘层细胞改变明显,尤其在下层,可见明显的空泡性营养不良征象。毛囊开口明显扩张,充满角质块。真皮层可见密集的血管周围和毛囊周围淋巴组织细胞浸润,少量浆细胞和中性粒细胞浸润。部分病例中,浸润几乎完全由浆细胞组成。萎缩晚期的病理形态学特征与晚期假性斑块状态的特征性改变差异不大。
肯科脱发性毛囊炎的诊断
在头皮上,脱发性毛囊炎或狼疮样毛囊炎的表现主要与那些表现为慢性毛囊炎和毛囊脓疱并导致假性毛囊炎的疾病相鉴别。因此,当病变中心部分未形成DF(或LS)萎缩时,应与头皮真菌病相鉴别,包括鳞状黄癣、寻常型毛囊炎,以及后期出现的坏死性痤疮、霍夫曼头脓肿和毛囊周围炎、朗格汉斯细胞组织细胞增生症以及糜烂性脓疱性皮肤病。因为头皮上的毛囊丘疹和结节可能类似于慢性毛囊炎和脓疱。它还需要与毛囊性扁平苔藓、红斑狼疮、结核性狼疮、狼疮样利什曼病和结核性梅毒进行鉴别。对病变活动性周边区典型皮疹元素(毛囊炎、脓疱等)进行组织学检查,对最终诊断有重要帮助。
头皮真菌病的鉴别诊断。真菌学检查的依据是头皮上出现脱屑、毛发改变、黄色硬皮屑、毛囊脓疱、炎性毛囊结节和结节、伴有毛发碎片的化脓性血性痂皮以及大小不一的瘢痕性脱发灶。出现这些症状时,尤其是在儿童和老年患者中,建议排除头皮真菌病。检查其他皮肤部位时,需注意手足甲板的状况。有必要对毛发进行荧光染色,并对改变的毛发、皮肤和指甲鳞屑、痂皮以及脓性分泌物进行显微镜检查和细菌培养。最快捷、最有用的方法是对受损毛发(在皮肤层面断裂,呈“黑点”状,长度3-5毫米,基部有帽状,呈灰色、暗淡,呈“斑点”、“感叹号”状)进行显微镜检查。通过检测真菌成分,明确毛发病变的特征,医生可以诊断头皮真菌病,并了解病原体属和可能的流行病学。
狼疮性毛囊炎 (LS 或 DF) 与寻常型毛囊炎的区别在于,LS 以长期毛囊炎为主,只有一小部分以毛囊脓疱形成而告终,存在 1 至 2 个(DF 为更多)边界清晰、向周围缓慢生长的病灶,病灶内有 2 个区域(头皮病灶除外):中央宽阔的瘢痕性萎缩区和周围狭窄的、呈红色匍匐状发展的区,新的毛囊炎在此形成。LS 的特征性部位也不同 - 颞区和面颊侧面、头皮,以及较少见的 - 下巴和上唇,这些部位是寻常型毛囊炎的好发部位。还必须考虑到,与寻常型毛囊炎相比,DS(或 DF)对治疗的抵抗力更强,以及病理形态学上的差异。头皮DF(或DS)活动性周边区对临床和组织学诊断至关重要,但其表达较弱,仅表现为个别毛囊炎和毛囊脓疱。因此,脱发性毛囊炎(或狼疮性毛囊炎)与许多其他头皮皮肤病不同,会导致假性毛囊炎。
头皮脱发性毛囊炎(或狼疮性毛囊炎)应与坏死性痤疮(NA)或此类局部坏死性毛囊炎相鉴别。这些罕见皮肤病的原发疹要素(毛囊炎)和病程均为慢性,不同之处在于毛囊炎的部位和分布,以及进展的速度和特征。DF 或 LS 与坏死性痤疮不同,其特征是直径为 2-5 毫米的长期毛囊丘疹,这些丘疹缓慢转变为单个脓疱,无中心坏死和暗褐色坏死痂。DF 或 LS 的慢性毛囊炎呈聚集性,向周围生长,并相互融合,无脓疱形成、中心坏死和瘙痒,最终形成光滑的萎缩性脱发灶(假性脱发)。例如,NU好发于额头毛发生长边缘(发际线内外数厘米宽的区域)、颞区、后颈,皮疹罕见情况下可蔓延至耳、鼻、胸背部中央。坏死性痤疮的毛囊炎常发生于老年人,伴有脂溢性皮炎,伴有瘙痒,并迅速转变为丘疹脓疱性皮疹,进而转变为丘疹坏死性皮疹。这些皮疹通常呈孤立性,彼此界限分明,不向周围生长,因此不会融合成更大的病灶。NU的紫红色毛囊性丘疹和丘疹脓疱,直径2-4毫米,迅速在中心坏死,并覆有脏棕色坏死痂皮。这些皮疹紧密附着,持续存在,因此在临床表现中占主导地位,是坏死性痤疮或坏死性毛囊炎的最典型特征。痂皮脱落后,皮肤上会残留孤立的、类似天花的压痕状疤痕,类似于丘疹坏死性结核病或成群结核性梅毒后的疤痕。在头皮上,NU 后的疤痕几乎不明显,不会形成可快速检测的瘢痕萎缩灶。这些皮肤病的组织学变化也有所不同。坏死性痤疮的组织学特征是毛囊内存在粒细胞性脓肿,毛囊漏斗上皮坏死。毛囊周围浸润物由中性粒细胞、淋巴细胞和肥大细胞组成;外周炎症区有血管血栓形成。
头皮毛囊炎和毛囊周围炎脓肿性及潜伏性霍夫曼综合征(FPAP)的初期表现可能类似于脱发性毛囊炎(DF,或狼疮性脱发)。然而,这些皮肤病的临床表现相似性不大,仅限于毛囊的慢性炎症和长期持续的病程,导致瘢痕性脱发。病变深度、毛囊区域的炎症改变、主要皮疹元素及其演变均不同。DF(或LS)头皮浅表性慢性毛囊炎呈聚集性,并融合成灶,无脓疱形成,无皮下脓肿结节形成,无瘘管形成,无脓血性分泌物和痂皮。在皮损中央最大的区域,形成光滑、有光泽、薄而萎缩的瘢痕(假性皮疹)。皮损边缘区以毛囊性丘疹为主,丘疹内有单个脓疱,周围有充血边缘,并有易脱落的鳞屑和痂皮。与DF(或LS)不同,FPAP的主要皮疹特征是直径0.5至1.5厘米的深淋巴结,这些淋巴结会融合、化脓并穿孔组织。它们是深部脓肿、潜伏性毛囊炎和毛囊周围炎发展的结果。当淋巴结化脓时,会形成许多皮下瘘管,这些瘘管似乎会潜伏皮肤并在表面形成许多开口。按压表面凹凸不平的浸润区域时,脓性和血性分泌物会同时从多个彼此间隔开的瘘管状开口中排出,这被认为是这种罕见皮肤病的特征。值得注意的是,这种深部(至腱鞘)穿透性病变并不伴有明显的头皮充血,并且会持续轻微疼痛。FPAP 仅发生在 20-30 岁、脂溢性皮炎明显的男性中。在某些情况下,这种皮肤病会合并球形痤疮和逆性痤疮。单个 FPAP 病灶瘢痕化后,不仅会残留萎缩性秃发,还会留下肥厚且不均匀的瘢痕,尤其是在枕部区域。
在某些情况下,头皮朗格汉斯细胞组织细胞增生症的临床表现与该部位的毛囊炎或狼疮性毛囊炎非常相似。这些疾病是慢性的,逐渐进展,并导致假性毛囊炎,此时原有皮肤病的特征性表现不复存在。在一些患者中,头皮组织细胞增生症的病变是孤立的,但更常见的是,它是全身性病变的一部分,由皮肤和可见黏膜中朗格汉斯细胞的增生或其他组织(骨骼、中枢神经系统、肝脏、眼眶内等)中巨噬细胞的增生引起。在这些病例中,除了皮肤组织细胞增生症的常见表现(它们也可能类似于其他皮肤病的表现:达里尔病、脱发性毛囊炎、坏死性痤疮等)外,这种非常罕见的疾病还有其他特征性表现。因此,最常见的是肺部病变、骨骼(尤其是颅骨)的破坏灶、垂体后叶损伤(表现为尿崩症的症状)、球后脂肪组织浸润引起的眼球突出、口腔黏膜损伤(牙龈浸润和肿胀、溃疡、牙齿松动和脱落)。在某些情况下,DF 和头皮组织细胞增生症的临床表现非常相似。
由于这些头皮皮肤病的临床表现非常相似,因此可以区分出非DF特征的个体症状。最显著的区别是头皮皮肤组织细胞增生症活动区存在与毛囊无关的丘疹脓疱和脓疱元素,以及个别细长形状的表面糜烂和溃疡,在痂皮脱落后显露出来。这些略带疼痛的表面缺陷呈细长形状(宽度最大可达0.5厘米,长度最大可达1厘米),表面不平整,略高于皮肤水平。这些元素的发展导致不同大小和形状的皮肤萎缩区域的发展,这些萎缩区域位于连续的秃顶萎缩病变的周围,有时呈花边状,这导致:该区域的头发明显变薄。也许,在一些没有组织学确诊的DF患者中。
除了脱发性毛囊炎 (DF) 外,盘状红斑狼疮也会导致假性皮疹。在活动期,不同皮肤病的原发性皮疹类型不同。DF 的原发性皮疹为小型毛囊炎性丘疹(直径 2-5 毫米),其发展并不总是以毛囊脓疱的形成而告终。这些丘疹的中心部位有毛发(有时会脱落)贯穿,周围有狭窄的充血冠状结构。刮擦皮疹不会引起剧烈疼痛,灰色鳞屑和淡黄色毛囊痂很容易从患处剥离。皮损中心部位出现皮肤浅表萎缩,伴有毛发脱落,但皮损内不出现新的皮疹。DF 的特点是病程较长,与季节无关,且日晒后不会加重。皮损常为孤立性病变,无其他部位灶性病变。典型的盘状红斑狼疮病例,原发皮疹为炎性斑点,逐渐转变为角化过度的斑块,并最终导致萎缩。其表面粘连着牢固的角化过度鳞屑,角质栓分布不均。刮除皮损时疼痛,鳞屑不易从表面剥离。在不断生长的皮损周围,可见充血边缘,中心皮肤萎缩,并伴有毛细血管扩张和脱发,且发展相对较快。皮肤病复发常发生在旧的萎缩部位。除头皮外,红斑狼疮皮损常发生于耳廓、鼻梁、颧骨等处。不同皮肤病的皮损组织学改变也存在显著差异。
脱发性毛囊炎(或狼疮样毛囊炎)与脱发性毛囊性红斑癣的区别在于,脱发性毛囊炎的原发疹特征仅在疾病活动期可见。萎缩性脱发的皮损边缘可见小型毛囊性炎性丘疹,其发展过程较长,最终发展为单个毛囊性脓疱。此类皮肤病通常仅累及头皮,狼疮样毛囊炎(或脱发性毛囊炎)偶尔也会累及颞区和面颊侧面。脱发性毛囊性红斑癣的原发疹特征为小型毛囊性锥形丘疹,中心有角质棘,可导致萎缩性脱发。在其他皮肤区域(包括腋窝和阴部)、口腔黏膜和指甲上发现扁平苔藓的特征性病变有助于初步诊断。确诊需通过患处皮肤的组织学检查;此类皮肤病的病理形态学变化已在上文描述过。
脱发性毛囊炎(DF,或狼疮性皮炎-LS)的病灶与皮肤狼疮性结核病(匐行性)的区别在于皮疹的主要特征。狼疮性结核病(LT)很少影响头皮,其特征是扁平、融合的结节,颜色为黄红色,质地柔软,在玻片检查中可出现阳性“苹果冻样”症状。结节与毛囊无关,也没有脓疱。在DF(或LS)中,毛囊性丘疹和单个脓疱周围的病灶边缘区域,充血更明显,边界较窄;中心区域皮肤光滑浅表萎缩,脱发,无新的活动性皮疹。 LT 通常局限于面部,在皮肤萎缩的背景下会出现新鲜的结节(疤痕复发),也可能出现溃疡,而 DF(或 LS)则不会出现这种情况。不同皮肤病的组织学表现有所不同。DF 的特征是毛囊内微脓肿和毛囊周围(主要为淋巴组织细胞)真皮层浸润。LT 的结核性肉芽肿位于真皮层,由成簇的上皮样细胞(伴有坏死灶)、位于上皮样细胞之间的多个巨细胞以及周围的淋巴样细胞轴组成。
头皮几乎不会感染利什曼病,因为头发可以保护头皮免受蚊虫叮咬。然而,感染可能发生在发际线,导致晚期溃疡性(人畜共患)利什曼病、急性坏死性(人畜共患)利什曼病,以及更为罕见的慢性狼疮性(结核性)皮肤利什曼病 (LLC)。所有类型的疾病都会导致疤痕形成,并在疤痕边缘内持续脱发。狼疮性皮肤利什曼病的症状可能类似于脱发性毛囊炎(或狼疮性毛囊炎)。在鉴别诊断时,需要确定原发疹的类型,根据既往病史了解患者是否曾居住在利什曼病流行区,以及患者过去是否患过皮肤利什曼病。与DF(LS)不同,LLK的特征是小的黄褐色结节,这些结节与毛囊无关,出现在瘢痕性或瘢痕性利什曼瘤周围。结节通常局限于面部,其大小、颜色、质地和阳性“苹果冻”症状与扁平型皮肤狼疮结核的临床表现完全相同。因此,DF(LS)与皮肤狼疮性利什曼病的区别与与结核性狼疮的区别相同。组织学检查可发现LLK病灶内有肉芽肿,但这种罕见疾病中病原体数量较少,使诊断更加复杂。通过对从结节组织刮取物制备的薄涂片进行反复细菌镜检,并用吉姆萨-罗曼诺夫斯基染色法染色,可在LLK病灶中检测出利什曼原虫。
脱发性毛囊炎(DF)与头皮匐行性结核性梅毒(BS)的区别在于原发疹因素及其发展过程不同。DF皮损周围可见小(2-5毫米)的炎性毛囊丘疹和单个毛囊脓疱、鳞屑和痂皮。结核性匐行性梅毒在皮损周围可见扁豆大小的结节,颜色深红色,光滑,半球形,致密,不与毛囊相连。沿皮损边缘,结节紧密聚集并融合,部分结节溃烂,形成圆形和椭圆形溃疡,溃疡边缘呈脊状,边缘陡峭,底部油腻或表面有血性痂皮。 DF(或LS)没有此类表现,梅毒疤痕后残留的连续、不均匀、细胞萎缩性瘢痕,轮廓呈扇贝状,周围有色素沉着。病变的病理形态学变化也不同。与DF不同,结核性梅毒可在真皮内发现肉芽肿性浸润。
头皮糜烂性脓疱性皮肤病是一种非常罕见的疾病,病因不明,近期在老年女性中有所报道。该皮肤病具有长期慢性复发性病程,并可导致假性皮疹。然而,EPD 和 DF 的临床表现不同。EPD 的头皮上会出现与毛囊无关的扁平脓疱、糜烂性溃疡性皮肤缺损和化脓性血性痂皮。还应考虑到,青春期后,DF 或 LS 可同时影响女性和男性。这些皮肤病的病理形态学特征也不同。与DF的特征性表现——真皮毛囊内微脓肿伴毛囊周围和血管周围淋巴组织细胞浸润——不同,EG的真皮非特异性炎症伴有表皮及其附属物的坏死、棘层肥厚和角质层下脓疱。真皮浸润以浆细胞为主;在早期,可出现白细胞破碎性血管炎的征象。然而,直接免疫荧光通常为阴性。
脱发性毛囊炎患者的治疗
疑似脱发性毛囊炎(或狼疮样毛囊炎)的患者应进行详细检查以确诊(包括患处活检),并明确抵抗力下降的具体发病机制(慢性感染灶、失代偿期糖尿病、慢性肾炎、异常蛋白血症等)。该皮肤病患者的全身治疗和外用治疗与寻常型(葡萄球菌性)毛囊炎的治疗基本相同。抗生素的全身应用需考虑患者的耐受性和菌群的敏感性。外用抗菌消毒剂:0.1%葡萄糖酸氯己定溶液、二氧化氯溶液、0.01%米拉米斯汀溶液、福克辛溶液,以及2%莫匹罗星或10%磺胺米隆软膏等。在病变的活动性周边区域,从受影响的毛囊中拔除毛发。如果这些药物疗效不佳,建议联合使用抗生素和糖皮质激素,制成喷雾剂、洗剂或乳膏。在病情恶化时对患者进行治疗,治疗过程较长,分疗程进行,并更换药物。现在几乎不再对病变进行X射线治疗,这种治疗以前曾使用过,尽管并非总是长期有效,但效果良好。动态比较病变的形态-副本可以及时确定疾病的进展并制定合理的治疗方案。
医生应对假性龟头炎的策略
检查患有假性斑秃的患者时,首要任务是确定导致局灶性萎缩性脱发的皮肤病的疾病类型。首先排除那些最常导致假性斑秃的疾病是合理的:萎缩性扁平苔藓、盘状或播散性红斑狼疮、硬皮病、脱发性毛囊炎、萎缩性皮肤真菌病等。医生在诊断过程中会遇到许多客观因素带来的困难。因此,在某些情况下,头皮皮肤上的活动性皮肤病表现缺失或不具诊断意义。这可能是由于疾病处于缓解期或潜伏期(“阴燃期”)所致。由于头皮真皮深层受损严重,皮肤表面的炎症变化几乎难以察觉。因此,该部位各种萎缩性皮肤病的特征性表现被淡化,从而减少了它们的临床差异。常见且主要的皮疹是局部皮肤萎缩伴脱发。这客观上使导致假性斑块形成的皮肤病的诊断变得复杂,尤其是在假性斑块局限于头皮的情况下。
为了确诊,需要收集既往病史,客观检查不仅包括头皮,还包括其他皮肤表面、头发、指甲、可见黏膜,并进行实验室检查(主要为真菌学和组织学检查)。根据既往病史,确定患者出现局灶性萎缩性脱发时的年龄。因此,如果患者出生时头皮存在皮肤缺损,且后续症状未出现进展,则我们怀疑存在发育缺陷——先天性皮肤发育不全。一些遗传性皮肤病常发生于儿童,并可能导致假性脱发(例如,先天性寻常型鱼鳞病、先天性大疱性营养不良性表皮松解症、色素失调症(女孩)或西门子毛囊角化症(男孩)等)。
检查患处头皮时,应特别注意萎缩性秃发灶的周边区域,以及假性秃发区域的残留毛簇。在疾病活跃期,这些区域可出现典型的原发性皮疹和继发性皮疹。医生必须持续确定原发性和继发性皮疹的形态及其特征(颜色、大小、形状、与毛囊的连接、中心角质棘的存在、可能的毛发变化等)。在无法检测到原发性皮疹的情况下,检查继发性皮疹(糜烂或溃疡、化脓性、血性、浆液性或坏死性痂皮等)非常重要。这些继发性皮疹是原发性皮疹演变的结果,因此可间接帮助确诊原发性皮疹。考虑到皮疹的主要元素类型,对表现出相同或相似皮疹的皮肤病进行鉴别诊断(参见导致假性皮疹的皮肤病的诊断算法)。
在完成对假性皮疹区域的客观检查并对原发性皮肤病的病因形成初步判断后,医生会对患者进行全面检查。检查内容包括皮肤的整个表面、附属物以及可见黏膜的状况。如果在其他部位(头皮除外)发现皮疹,则需确定其形态和疾病分类。在头皮以外的部位,萎缩性皮肤病仍保留其特征性的临床特征。皮肤的病理形态学改变也同样如此。根据临床表现,需要进行必要的实验室检查(真菌学、细菌学、组织学、免疫学等)。
在绝大多数情况下,假性皮疹和其他部位的皮损是由同一种皮肤病引起的。因此,明确光滑皮肤(或黏膜)皮疹的形态学和疾病分类,几乎可以预先确定导致假性皮疹的潜在疾病的诊断。对于每例进行性假性皮疹病例,都需要对受累皮肤进行组织学检查,因为仅凭临床表现无法做出可靠的诊断。建议在存在特征性皮疹原发部位的区域进行皮肤活检。对原发皮疹部位病理形态学结构的判断是确诊的重要决定性环节。


