Eustachyitis
該文的醫學專家
最近審查:29.06.2025
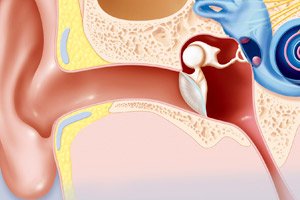
说到听觉器官疾病,人们通常会想到的一种诊断是中耳炎(中耳发炎)。事实上,助听器是一个相当复杂的系统,由几个重要的结构组成。每个结构的损伤都有其独特的名称。因此,迷路炎是内耳的炎症,而“外耳炎”的诊断则表明炎症位于从耳膜到鼓膜的耳道区域。那么,什么是耳咽管炎呢?毕竟,这种疾病也属于耳鼻喉科医生的诊疗范围。
听力损失的原因之一
耳咽管炎(又称涡虫耳炎)是听觉器官的一种炎症性疾病。该病的发病部位明确在耳咽管,耳咽管是外耳道的延伸,连接听觉器官的重要结构之一(鼓室)与鼻咽部。
耳咽管是中耳内的听觉道,可同时执行多项功能:
- 引流粘膜并清除渗出物(耳粘膜产生分泌物,有助于滋润耳道并清除灰尘、异物、坏死的上皮细胞),
- 鼓室和鼻咽之间的空气交换发生在吞咽过程中(此时管腔扩张),
- 保持鼓腔内压力与外部大气压之间的平衡(这对于将鼓膜振动正确传导至内耳迷路是必要的),
- 产生抗菌分泌物(多个上皮腺,其数量在靠近咽部处增加,为耳朵和鼻咽部提供抗菌防御)。
任何耳道功能受损都会伴随炎症过程。而位于中耳的咽鼓管粘膜的损伤很容易引发中耳炎。
内外压力平衡的紊乱会改变听觉,因此耳咽管炎的主要症状是听力下降、耳聋、说话时耳内不适。
原因 寄生虫
病因可能不同,但疾病发展的机制保持不变,并包括几个阶段:
- 由于耳道通畅度完全或部分受损(其直径仅为 2 毫米,因此即使是小肿胀也会成为大问题),导致鼓室通气恶化或停止。
- 残留在其中的空气被吸入,内部压力降低,导致耳膜回缩。
- 由于鼓室压力降低,出现渗出液,其中含有纤维蛋白、蛋白质,以及参与炎症反应的细胞,从而发生卡他性炎症。
- 充血为条件致病微生物和致病微生物的繁殖提供了条件,这些微生物一直存在于我们体内,或者从外部进入体内(在大多数情况下,感染从咽喉和鼻腔蔓延到耳咽管和中耳)。在免疫力低下的情况下,卡他性中耳炎很容易发展为化脓性中耳炎,而耳咽管炎则作为伴随疾病存在。
- 微生物引发的炎症过程会伴随肿胀,进一步阻碍通气,使耳道无法正常发挥维持压力平衡的功能,最终导致听力受损。长期炎症是发生粘连的危险因素。
但为什么有些人在接触同样的因素时会出现炎症,而其他人却不会呢?以下因素在其中扮演了重要的角色:
- 免疫力低下(通常是慢性疾病的结果),
- 饮食不当,
- 免疫缺陷,
- 社会条件差,缺乏身体和手部卫生,
- 过敏倾向,
- 长时间流鼻涕时经常同时擤两个鼻孔,
- 慢性咳嗽、频繁打喷嚏、
- 儿童时期,免疫力还不够强,经常会诊断出腺样体生长。
由此可见,耳咽管炎是一种多因素疾病,尽管根据统计数据,该病大多是耳鼻喉器官感染的并发症。原发疾病无论如何都会降低身体对感染的抵抗力,治疗不当只会让病情恶化。
儿童比成人更容易患上耳蜗炎(咽喉炎),而且病情更为急性,这并不奇怪。
風險因素
值得一提的外部因素包括:
- 咽喉和鼻腔炎症性疾病治疗不当,尤其是传染性炎症(咽喉痛、急性呼吸道病毒感染、流感、麻疹、咽炎、百日咳、鼻炎、鼻窦炎),咽喉炎可称为普通感冒的常见并发症之一,
- 医疗程序(长时间鼻塞止血、耳鼻喉器官手术治疗及术后护理),
- 压力下降(从深水快速浸入或上升、飞机飞行:上升和降落、飞机失事、爆炸和挫伤)。
上述任何一种原因都是导致耳咽管炎的危险因素。这些因素的影响并不一定会导致耳部疾病,但肯定会增加患病的风险。
發病
在耳咽管炎的发病机制中,医生认为几组因素可能导致耳咽管发炎。内部因素可以归因于:
- 耳部和鼻咽部异常(鼻中隔偏曲、下鼻骨肥大、耳咽管形状不规则或狭窄等),
- 肿瘤(腺样体肥大、鼻息肉),
- 过敏反应(鼻粘膜慢性炎症 - 血管运动性鼻炎),
- 智齿生长伴随严重炎症。
症狀 寄生虫
由于该病的病因各异,不同类型的耳咽管炎的临床表现也略有不同。这在疾病初期尤为明显。传染性大菱鲆炎的早期症状可以被认为是原发疾病的症状,这些症状局限于病变区域:流鼻涕、咳嗽、咽喉痛。
原发性(卡他性)耳咽管炎的起病过程非常不同,尽管在大多数情况下,起初一切症状都仅限于患耳轻微不适、耳部充血感和外界噪音。
成人急性中耳炎的常见症状有:
- 听力变化(听力受损,尤其是对低频、噪音和耳鸣的感知),
- 头痛,耳痛较少见,
- 对自己讲话的声音产生扭曲的感知(自声),声音似乎在耳朵里回响,引起疼痛,
- 耳朵里有水聚集并溢出的感觉。
患者较少会抱怨眼部沉重、呼吸困难、头晕。
患者声称在咀嚼、打哈欠、吞咽唾液、进食或歪头时会感到些许缓解。这是由于咽鼓管管腔短暂开放以及液位变化所致。血管收缩剂滴剂也可能有所帮助。
急性非感染性咽喉炎可以自行消退,但这并不意味着应该忽视该疾病。毕竟,感染可能在后期出现,因为化脓性炎症的病原体通常是寄生在皮肤和黏膜表面的机会性病原体(链球菌、葡萄球菌等)。
婴儿耳咽管炎
通常以急性形式发生,并具有明显症状:
- 耳部/耳塞(持续性或间歇性),
- 耳朵轻微隐痛,
- 说话时感到疼痛,这是由于说话声音被放大,自己声音的“回声”引起的,
- 耳朵里不断出现水溢出的感觉,
- 儿童和成人也可能会抱怨喉咙有肿块。
儿童患咽喉炎时,头痛、恶心、平衡障碍和头晕的症状比成人更常见。体温很少升高,且可能达到低热。
婴儿低烧的情况更常见,宝宝感觉不适,爱哭闹,脾气暴躁,可能拒绝进食。孩子睡眠不好,看起来昏昏欲睡,进食后经常反刍。
慢性耳聋症状不太明显。病情恶化时,症状会加剧。如果合并中耳炎,临床表现会更加严重。在这种情况下,可能出现其他症状:
- 气温升高,
- 头晕和头痛,
- 耳痛加剧,
听力下降是长期耳咽管炎的一个相当特异的症状。然而,患者对此习以为常,直到出现其他令人不适的症状时才寻求帮助。
形式
耳咽管炎的炎症过程通常仅影响听觉器官的一侧。如果右侧受累,则为右侧耳咽管炎;而左侧耳咽管炎则在左耳耳咽管发炎时诊断。但有时炎症会同时扩散至双耳。在这种情况下,我们称之为双侧耳咽管炎。
因此,根据炎症的部位,耳咽管炎可分为单侧耳咽管炎和双侧耳咽管炎。此外,该疾病还根据其他体征进行分类:
流程形式(阶段):
- 急性耳咽管炎(最长 3 周)
- 亚急性耳咽管炎(长达3个月),
- 慢性形式(由于免疫力严重减弱、治疗不当或缺乏治疗而导致)
病因(原因):
- 传染性,
- 过敏性,
- 创伤性,包括气压伤:空气中(航空性中耳炎)和水下(气压性中耳炎)。
该疾病的急性期以症状严重为特征,因此很难不被察觉。它代表着一种活跃的炎症过程,通常从咽喉或鼻腔转移。它总是伴有严重的肿胀,但如果治疗方法得当,肿胀会在一周内消退。
慢性耳咽管炎可以无症状,但其并发症比较危险。急性耳咽管炎若不及时治疗,很容易转变为慢性耳咽管炎,导致听力损失。
气压伤相关的耳咽管炎是潜水员、潜水员、飞行员以及空运人员的常见病。气压差会导致耳膜下陷。如果不采取任何措施,就会引发非感染性炎症。
並發症和後果
急性耳咽管炎是一种令人不适的疾病,及时治疗可以在短短一周内恢复听觉功能。如果该疾病为卡他性形式,则认为当炎症(无微生物支持)消退后,病情可以自行好转。然而,耳内通气障碍以及渗出液和漏出液在耳内淤积,本身就可能导致细菌性耳咽管炎并发症,如果不及时治疗,病情可能会进一步扩散至中耳和内耳。内耳损伤可能导致永久性听力损失,甚至耳聋。
传染性咽鼓管炎必须治疗,尤其是由未治疗的细菌性感冒(例如咽喉痛、百日咳或腺样体炎)引起的感染。腺样体增生与淋巴组织炎症有关,多种病原体会积聚在淋巴组织中。肿大的腺样体本身会阻塞咽鼓管口,影响其引流和功能,导致听力受损。它们也可能成为全身感染的源头,不仅会扩散到鼻咽部,还会蔓延到听觉器官内部。
所有这些都令人非常不适,但医生们已经研发出针对任何病因的蜗牛炎的有效治疗方法。如果不采取任何措施或治疗不充分,疾病可能会长期存在。耳咽管炎久治不愈的症状,大多与治疗不当有关。不仅如此,患者还会长期出现耳内噪音和咕噜声等强迫性症状,他们自己的谈话也会导致听觉器官不适和疼痛,因此,长期的炎症过程还会成为粘连的原因。
由于耳咽管直径极小,即使是其中细小的纤维组织束,也会对正常的通气和分泌功能造成阻碍。它们不会自行“溶解”,必须通过手术切除,否则听力会逐渐下降,直至耳聋。
如果炎症扩散至内耳结构并引发迷路炎,也会出现同样的情况。
耳咽管综合征患者的耳闷和听力受损症状可能会持续相当长一段时间,即使治疗成功完成。因此,许多人担心听力何时才能恢复?
医生无法对这个问题给出明确的答案。部分患者在急性耳蜗炎得到充分治疗后,1-3周内会出现听力损失。该过程复杂,可能需要数月:大多数情况下长达3个月,但有时耳聋甚至在6个月内也无法痊愈。慢性耳蜗炎会导致耳咽管壁逐渐粘连,听力下降,并且无法自行恢复正常。任何恶化只会使情况恶化。因此,即使是耳道内严格局部化的炎症,也是危险的。
診斷 寄生虫
大多数被诊断患有耳咽管炎的患者就诊时,都抱怨自己出现咽喉痛、流鼻涕等感冒症状,或者前一天曾接受过感冒治疗。只有当出现明显的耳塞、不适感以及听觉失真时,人们才会开始怀疑疾病并非来自鼻咽部和听觉器官。由于鼻咽部是一个复杂的器官,其病理过程可能位于其不同部位,因此,如果没有专科医生的帮助,很难做出准确的诊断。
耳鼻喉科的诊断和治疗由耳鼻喉科医生进行。他会对患者进行体格检查,听取患者的主诉,检查鼻窦、咽喉、扁桃体(鼻镜、喉镜和咽镜)的状况。收集病史有助于明确耳咽管炎的病因,因为感染性、过敏性和创伤性耳咽管炎的治疗各有特点。
标准检测无法全面了解该疾病。血液检测只能提示炎症,但其定位仍是一个谜。然而,免疫球蛋白检测可以提供足够的信息,了解炎症的性质及其发病时间。
更具体的方法是进行咽拭子检查或实验室检查,从鼻腔和咽喉分离出病原体,这些部位通常存在病原体。不同类型的蜗牛耳炎症状相似,但涂片中存在致病菌群可以判断疾病具有传染性,并确定病原体,以便正确选择药物。如果怀疑是过敏性蜗牛耳炎,则需要进行过敏测试。
耳镜检查可以检测到这些变化,从而诊断听觉管功能受损:
- 鼓膜回缩,
- 它的浑浊和红色,
- 光锥变形,
- 耳道变窄。
接下来检查听觉管的功能:
- 为了确定助听管的通畅程度,可以使用以下方法:Valsava 试验,用气球 Politzer 吹助听管(在高压下吹鼓腔),Levy 试验,用空喉咙和夹住鼻孔进行测试(Toynbee 试验)。
- 耳压测定(鼓室压力测定)检查耳管的通气功能,用专门的耳压计测量鼓腔内的压力。
- 听力检查用于检查听力功能的变化(听力损失通常发生在25-30 dB的低频范围内)。检查方法包括言语测试和使用电声听力计测量听力敏锐度。
- 阻抗测量法是一种仪器诊断方法,可以提供有关耳朵内部结构的信息:中耳、听觉管、耳蜗、听觉神经和面神经。它可以非常准确地确定炎症的定位。
由于咽鼓管通畅度受损可能与肿瘤病变有关,因此如果怀疑存在肿瘤,患者需要进行其他检查。对于咽鼓管炎患者,CT和MRI检查可以确定肿瘤的存在和定位,如果不切除肿瘤,就无法恢复咽鼓管的功能。活检可以解答良性肿瘤还是癌性肿瘤的问题。
鑑別診斷
耳咽管炎是一种耳部疾病,通常是其他疾病的并发症,因此其临床表现,尤其是在疾病初期,可能模糊不清,且症状不典型。鉴别诊断有助于做出准确明确的诊断,并将耳咽管炎与症状相似的疾病区分开来。
因此,上颌窦炎(上颌窦的炎症)可能伴有头痛、擤鼻涕后耳塞、腹胀感、耳鸣,并可能从鼻窦蔓延至眼睛和耳内结构。耳咽管炎也会出现类似的症状,但鼻镜检查会发现上颌窦内有炎性渗出物积聚,而鼓膜保持完整。
头部压迫感、鼻塞和耳闷(尤其是在擤鼻涕时),是不同类型的鼻窦炎(当其中一个鼻窦发炎时)的特征。与咽喉炎类似,该疾病通常是感染性呼吸道疾病的并发症。鼻腔内镜检查和耳镜检查可以准确确定炎症的位置并排除咽喉炎。
喉炎患者会有喉咙异物感,这与咽喉炎类似,但没有耳闷,没有液体溢出的感觉,声音本身会发生变化(变得嘶哑或嘶哑),但声音感知没有变化。喉镜检查可发现喉部粘膜和声带发红、肿胀。
中耳炎是耳咽管炎的常见并发症,炎症从耳咽管蔓延至与其接触的中耳结构。这是该疾病传染性的特征。因此,耳咽管炎的诊断通常与中耳炎同时出现。中耳炎的特征是相当剧烈的耳痛(中耳炎的耳痛通常较轻)、听力损失、恶心(儿童)、体温升高以及颅内并发症。耳镜检查可见鼓膜肿胀、发红,以及光反射移位。
如果乳突受累,则诊断为“乳突炎”,其症状与中耳炎相似。该病的听力损失并非总是可见,耳镜检查也未显示咽喉炎的特征性图像。如有疑问,颞区X光片和断层扫描有助于明确诊断。
诊断耳咽管炎时,不仅要确诊,还要明确可能的并发症(中耳炎、乳突炎、听力损失)。如果鼻咽部出现炎症,则必须与耳部同时治疗。
誰聯繫?
治療 寄生虫
只有在确定炎症性质后才能开始治疗耳咽管炎。细菌性炎症需要使用抗菌药物,真菌性炎症需要使用抗真菌药物,病毒性炎症需要增强全身和局部免疫力。气压伤的后果提示需要改善引流(吹气),消除出血后果并防止耳咽管内形成脓液。但是,如果不服用抗组胺药来减轻非感染性炎症的严重程度,过敏性耳蜗炎的治疗是不可能的。
另请阅读:
了解更多关于不同类型耳咽管炎的治疗。该疾病的治疗目标是:
- 改善耳道通气,
- 控制感染和预防并发症,
- 恢复听力并控制疾病的不适症状。
耳咽管炎的病原体是病毒,需要使用免疫增强剂和抗病毒药物(Ingavirin、Ergoferon、Viferon)。病毒性耳咽管炎以卡他性形式发生,通常会自行痊愈。但是,如果没有医生的帮助,就无法确定病因:病毒还是细菌。此外,免疫力较弱的人(例如感冒患者或儿童)很难自行抵抗这种疾病,这很容易引发细菌感染,而细菌感染必须使用抗生素治疗。
细菌性(化脓性)咽喉炎必须使用抗生素治疗。其病因可能是链球菌、葡萄球菌、肺炎球菌和其他免疫系统无法应对的病原体。细菌性大菱鲆炎常继发于呼吸道感染,这足以说明这一点。如果感染从咽喉或鼻腔蔓延至体内,则表明免疫系统缺乏防御能力。
确定病原体后,医生会开抗生素,但通常优先考虑广谱抗生素。局部使用含有抗菌成分和抗炎药(GCS)的复方滴剂。
应该用多组分制剂治疗该疾病的真菌形式,其中包括抗真菌剂(例如“Candibiotic”)。
对于所有类型的耳咽管炎,包括气压伤引起的耳咽管炎,可使用局部抗炎和镇痛药物来减轻炎症和疼痛:
- GCS 与麻醉剂(滴剂“Otipax”)联合使用,
- 抗组胺药(“ Tavegil ”,“Loratadine”,“ Suprastin ”,“Claritin”,“Diazolin”),可用于治疗过敏性耳咽管炎和其他类型的耳咽管炎,以减轻炎症和肿胀。
- 血管收缩滴剂(“ Naftisin ”、Vibrocil、Sanorin 和“ Nazonex ”)有助于控制肿胀。
关于咽喉炎需要治疗多长时间,目前尚无明确的答案。通常情况下,病情会在一周内好转。但如果是细菌感染,则需要考虑到抗生素治疗的疗程可能会有所不同。抗菌药物的疗程通常为5-7天,但关键在于患者何时开始服用,因为并非每个人都会在出现最初症状时就急于就医。
病毒感染也可能延长抗击疾病的时间,因为存在细菌并发症的风险(例如治疗不当或免疫力低下)。长期反复患病导致体质虚弱的人,病程也可能更长。
如果咽喉炎已发展为慢性,则应在病情恶化时进行疗程治疗。在缓解期,应采取预防措施,增强免疫力。
預防
耳咽管炎是一种治疗难度大于预防难度的疾病。因此,医学专家建议遵循以下公认的预防措施:
- 强化是身体健康和抵抗感染的基础。
- 健康的生活方式:适度运动,避免不良习惯。
- 通过一系列体育锻炼、经常在新鲜空气中散步、适当的营养、富含维生素和矿物质来增强体质。
- 提高免疫力,预防呼吸道感染:流行病期间服用免疫增强剂和维生素复合物,食用富含维生素C、A、E等的浆果和水果,
- 在急性呼吸道感染发病率增加期间,接触病人或在拥挤的房间后立即冲洗鼻腔。
- 及时有效治疗任何感染性疾病,尤其是呼吸系统感染。鼻窦炎、鼻炎、上颌窦炎、咽炎、扁桃体炎等疾病都可能导致耳咽管炎和听力损失。无论如何,鼻塞都不容忽视。
- 过敏治疗,即识别过敏原并限制接触。预防性就诊耳鼻喉科医生,尤其是在疫情期间。这有助于在疾病早期(症状尚未出现时)发现,并开始有效治疗。
- 飞行员和机组人员,以及潜水员、潜水员和其他在气压波动条件下活动的人员,应采取措施保护听觉器官免受气压突然变化的影响。在游泳池游泳时,应保护耳朵,防止水进入耳道。
耳咽管炎常在儿童时期发生。建议家长采取以下措施来预防儿童患上该病:
- 注意及时治疗呼吸、呼吸系统疾病。
- 根据天气给孩子穿衣服,避免过热和体温过低。
- 根据免疫接种计划定期为宝宝进行免疫接种。
- 注意孩子的饮食,应营养丰富,富含维生素和矿物质。
- 别忘了定期带宝宝出去散步。无论夏天还是冬天,当宝宝不在房间里时,都要保持房间通风。
- 以直立的姿势给宝宝喂奶(这将减少牛奶进入耳朵的风险)。
- 宝宝感冒时,要好好帮他冲洗鼻子。对于不会擤鼻涕的孩子,可以用吸鼻器吸出鼻涕。大一点的孩子应该教他正确地擤鼻涕,轮流用两个鼻孔擤。
- 在浴缸、泳池或开放水域中洗澡时,保护孩子的耳朵免受水的侵袭。解释潜水时,要捂住鼻子,避免水进入两个鼻孔。
- 及时切除腺样体,避免扁桃体长期慢性炎症。最好切除,保护孩子免受慢性感染。
- 幼儿能更好地避免受到压力波动的影响(尽量避免让孩子乘坐飞机、因为溺爱而撞到耳朵等)。
无论是儿童还是成人,耳咽管炎都应在医生确诊后进行治疗。体检有助于确定病因、严重程度以及可能出现的并发症。这不仅有助于选择正确有效的治疗方法,还能避免在方法和手段的选择上出现错误。
預測
医生认为耳咽管炎是一种复杂的疾病。然而,如果治疗得当,它可以在一周内痊愈。然而,恢复听力可能需要更长时间。此外,治疗开始得越早,听力下降的风险就越低。在严重的情况下,听力恢复正常甚至可能需要六个月的时间,尽管大多数情况下不超过三周。
如果疾病得不到治疗或治疗不当(例如,在有脓性渗出液的情况下给耳朵保暖,或在细菌性耳咽管炎的情况下拒绝使用抗生素),则该疾病很可能会变成慢性,听力损失成为常态。
另一种可能是粘连性中耳炎,伴有听力损失、耳塞和持续性耳鸣。粘连会导致耳内形成致密结缔组织、粘连和融合,从而限制听小骨的活动性和耳朵对声音的敏感度(导致听力损失)。该疾病的治疗周期较长,如果无效,则需要使用助听器、手术切除粘连或进行粘连拉伸。
传染性耳咽管炎的危险性还在于听觉器官位于颅骨内。感染可能会扩散至听觉器官深处,甚至到达脑膜,导致脑膜发炎。这种情况在儿童时期是可以预料到的。


