乳腺癌的分类
該文的醫學專家
最近審查:04.07.2025
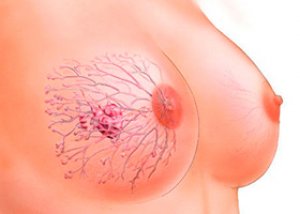
乳腺癌的TNM分类
乳腺癌的分期依据世界卫生组织(WHO)针对所有恶性肿瘤采用的TNM恶性肿瘤分类法。对于乳腺肿瘤学,我们根据权威专家的建议,对其进行了调整,并引入了更多细节。
乳腺癌的TNM分期系统根据肿瘤大小、腋窝、颈部和胸部淋巴结的扩散情况以及是否存在转移来衡量其解剖分级。该国际乳腺癌分类系统由国际乳腺癌协会和欧洲肿瘤内科学会 (EUSOMA) 采用。
根据TNM分类,乳腺癌分为以下几个阶段:
- T0 – 未检测到乳腺癌迹象(未经证实)。
- Tis(原位肿瘤)指的是癌,其含义如下:异常细胞位于原位(无浸润),局限于乳腺导管(DCIS)或小叶(LCIS)。还有一种称为 Tis Paget 的疾病,即佩吉特病,会影响乳头和乳晕组织。
- T1 – 肿瘤最宽处直径为20毫米或更小:
- T1a – 肿瘤直径 > 1 毫米,但 < 5 毫米;
- T1b – 肿瘤直径大于5毫米但小于10毫米;
- T1c – 肿瘤直径 >10 毫米但 ≤ 20 毫米。
- T2 – 肿瘤直径 > 20 毫米,但 < 50 毫米。
- T3 – 肿瘤直径超过50毫米。
- T4 – 肿瘤大小不限,且已扩散至:胸部(T4a)、皮肤(T4b)、胸部和皮肤(T4c)、炎性乳腺癌(T4d)。

淋巴结指标:
- NX——无法评估淋巴结。
- N0 – 淋巴结中未发现癌症。
- N0 (+) – 在腋窝淋巴结中发现小面积“孤立”肿瘤细胞(小于 0.2 毫米)。
- N1mic – 腋窝淋巴结中的肿瘤细胞区域大于 0.2 毫米但小于 2 毫米(可能仅在显微镜下可见,通常称为微转移)。
- N1 – 癌症已扩散至 1-2-3 个腋窝淋巴结(或相同数量的胸内淋巴结),最大尺寸为 2 毫米。
- N2 – 癌症已扩散至 4-9 个淋巴结:仅扩散至腋窝淋巴结(N2a),仅扩散至内乳淋巴结(N2b)。
- N3 – 癌症已扩散至 10 个或更多淋巴结:扩散至腋下、锁骨下或锁骨上方的淋巴结(N3a);扩散至乳内淋巴结或腋窝淋巴结(N3b);锁骨上淋巴结受到影响(N3c)。
远处转移指标:
- M0 – 无转移;
- M0(+)——没有远处转移的临床或放射学征象,但在血液或骨髓或其他淋巴结中检测到肿瘤细胞;
- M1 –检测到其他器官的转移。
乳腺癌的组织学分类
目前乳腺癌的组织病理学分类是基于肿瘤的形态学特征,这些特征是在肿瘤组织样本的组织学检查(活检)中进行研究的。
当前版本已于 2003 年获得世界卫生组织批准并被全球接受,该分类包括大约二十几种主要类型的肿瘤和几乎同样多的不太重要(罕见)的亚型。
乳腺癌主要有以下几种组织类型:
- 非侵入性(非浸润性)癌症:导管内(导管)癌;小叶癌(LCIS);
- 侵袭性(浸润性)癌症:导管(导管内)或小叶癌。
根据欧洲肿瘤内科学会 (ESMO) 的统计数据,这些类型占恶性乳腺肿瘤临床病例的 80%。在其他情况下,诊断出的乳腺癌类型较少,特别是:髓样癌(软组织癌);管状癌(癌细胞形成管状结构);粘液性或胶质性癌(含粘液);化生癌(鳞状细胞癌、腺样鳞状细胞癌、腺样囊性癌、粘液表皮样癌);乳头状癌、微乳头状癌);佩吉特病(乳头和乳晕肿瘤)等。
根据标准的组织学检查方案,可以确定正常细胞和肿瘤细胞的分化程度(区分度),从而通过乳腺癌的组织学分类来确定肿瘤的恶性程度(这与癌症分期不同)。该参数非常重要,因为肿瘤组织的组织病理学分化程度可以反映其侵袭性生长的可能性。
根据细胞结构偏差的数量,可以区分出不同的程度(等级):
- GX – 无法评估组织辨别水平;
- G1——肿瘤分化程度高(低级别),即肿瘤组织的肿瘤细胞和组织接近正常;
- G2 – 中度分化(中等级别);
- G3 – 低分化(高级别);
- G4 — 未分化(高级别)。
G3 级和 G4 级表明非典型细胞占主导地位;此类肿瘤生长迅速,扩散速度高于 G1 级和 G2 级分化的肿瘤。
专家认为,该分类的主要缺点在于,由于一组肿瘤的生物学和临床特征完全不同,因此无法更准确地反映乳腺癌的异质性。因此,乳腺癌的组织学分类的预后价值极小。
乳腺癌的免疫组织化学分类
由于使用新的分子肿瘤标志物——肿瘤细胞雌激素(ER)和孕激素(PgR)受体的表达以及HER2(表皮生长因子EGFR的跨膜蛋白受体,刺激细胞生长)的状态,出现了一种新的乳腺癌国际分类,它具有已证实的预后价值,并可以更准确地确定治疗方法。
雌激素和孕激素受体的激活会导致细胞改变和肿瘤生长,乳腺癌的免疫组织化学分类基于雌激素和孕激素受体的状态,区分激素阳性肿瘤(ER+、PgR+)和激素阴性肿瘤(ER-、PgR-)。此外,EGFR受体的状态可以是阳性(HER2+)或阴性(HER2-),这从根本上影响了治疗策略。
激素阳性乳腺癌可通过降低雌激素水平或阻断其受体的药物进行激素治疗。这类肿瘤的生长速度通常比激素阴性乳腺癌慢。
乳腺科医生指出,患有这种类型肿瘤(通常发生在绝经后并影响导管内壁组织)的患者在短期内预后较好,但 ER+ 和 PgR+ 癌症有时会在多年后复发。
激素阴性肿瘤在尚未经历更年期的女性中更常见;这些肿瘤无法用激素药物治疗,并且生长速度比激素阳性癌症更快。
此外,乳腺癌的免疫组织化学分类区分了三阳性癌症(ER+、PgR+ 和 HER2+),可以用激素药物和旨在抑制 HER2 受体表达的单克隆抗体药物(赫赛汀或曲妥珠单抗)治疗。
三阴性癌症(ER-、PgR-、HER2-)被归类为分子基础亚型,是具有突变 BRCA1 基因的年轻女性的典型特征;主要药物治疗是细胞抑制剂(化学疗法)。
在肿瘤学中,通常根据乳腺癌的每个分类向医生提供的所有可能的疾病特征来决定治疗方案。



 [
[