急性术后眼内炎
該文的醫學專家
阿列克謝·克雷文科 ,醫學編輯
最近審查:04.07.2025
最近審查:04.07.2025
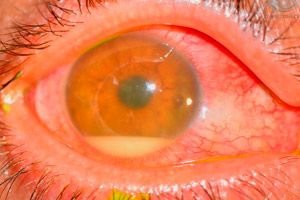
症狀 术后眼底病
眼内炎的严重程度取决于病原体的毒力。
- 极重度表现为疼痛、严重视力障碍、眼睑水肿、球结膜水肿、结膜充血、舌骨分泌物、角膜浸润、以及大面积前房积脓。
- 中度严重程度的特征是纤维蛋白渗出物流失到前房、轻微前房积脓、玻璃体炎、眼底反射消失以及即使在间接光线下也无法进行检眼镜检查。
- 轻度类型可能仅伴有轻微疼痛、前房积脓缺失或轻微积脓以及保留一些眼底反射,并有可能使用间接检眼镜进行部分检眼镜检查。
确定从手术到出现眼内炎症状的时间间隔可能有助于提示病原体。例如,金黄色葡萄球菌和革兰氏阳性菌通常在术后2-4天出现,并伴有严重的眼内炎。表皮葡萄球菌和凝固酶阴性球菌通常在术后5-7天出现,但症状较轻。
診斷 术后眼底病
- 在房水或玻璃体中检测到病原体可确诊。然而,阴性反应并不能排除感染的存在。手术室采样包括以下内容:
- 使用结核菌素注射器的针头从现有的第二个切口抽取 0.1 毫升房水样本;
- 玻璃体样本最好使用微型玻璃体切割器,经距角膜缘3.5毫米的睫状体平坦部采集。如果没有微型玻璃体切割器,也可以在距角膜缘3.5毫米处进行部分巩膜切开术,并用结核菌素注射器的针头从玻璃体中部腔抽吸液体玻璃体。将0.1-0.3毫升的玻璃体加入血琼脂、液体硫代葡萄糖酸盐和沙氏琼脂中。如果没有现成的培养基,一个好的选择是将样本置于特制的现成血样板中。也可以在经过革兰氏染色或姬姆萨染色的玻璃板上滴几滴。
- 玻璃体切除术仅适用于急性感染性疾病和光感视力下降的情况。视力恢复较好(手部及以上视力)时,无需进行玻璃体切除术。
- 首选抗生素是阿米卡星和头孢他啶,它们对大多数革兰氏阳性菌和革兰氏阴性菌均敏感;以及万古霉素,它对凝固酶阴性和凝固酶阳性球菌均敏感。阿米卡星与万古霉素有协同作用,但其视黄酸毒性可能高于头孢他啶,且与万古霉素无协同作用。
- 确定病原体类型且眼球密度降低后,立即开始玻璃体内注射抗生素。使用针头将阿米卡星(0.4 mg/0.1 ml)或头孢他啶(2.0 mg/0.1 ml)和万古霉素(1 mg/1.0 ml)缓慢注入玻璃体中腔。针头斜面应朝向前方,以确保药物与黄斑的接触最小。第一次注射后,应断开注射器,将针头留在腔内进行第二次注射。如果沉淀形成的可能性很高,应使用两根装有不同抗生素的针头。拔出针头后,进行球旁注射抗生素;
- 球旁注射万古霉素25毫克和头孢他啶100毫克,或庆大霉素20毫克和头孢呋辛125毫克,可达到治疗浓度。每日一次,持续5-7天,具体取决于病情;
- 局部治疗很少使用,除非伴有感染性角膜炎的病例;
- 全身治疗尚存争议。眼内炎玻璃体切除术研究组表明,全身应用头孢他啶和阿米卡星无效。这些抗生素为水溶性,对革兰氏阳性菌的活性较弱,且对视觉器官的通透性较低。或许其他抗生素,例如脂溶性喹诺酮类药物(例如环丙沙星、氧氟沙星)和伊米培南,其通透性更好,抗菌谱更广,更有效。这个问题的答案仍有待未来的研究来揭晓。
- 类固醇疗法是在抗生素治疗后进行的,用于减轻炎症。只有当细菌对抗生素敏感时,类固醇的危险性才较低。
- 根据病情,每天使用球旁倍他米松 4 毫克或地塞米松 4 毫克(1 毫升),持续 5-7 天;
- 严重病例口服泼尼松龙20毫克,每日4次,连服10~14天;
- 局部使用0.1%地塞米松,最初每30分钟一次,然后减少频率。
- 进一步的治疗及其程度取决于分离的细菌培养和临床表现。
- 好转的迹象包括细胞反应减弱,前房积脓和前房纤维蛋白渗出物减少。在这种情况下,无论检查结果如何,治疗方案都不会改变。
- 如果分离出耐药细菌培养物且临床表现恶化,则应改变抗生素治疗。
- 尽管采取了积极和正确的治疗,但治疗效果仍然不佳(55%的病例中,视力为 6/60 或更低)。
在某些情况下,视力下降可能与抗生素(尤其是氨基糖苷类)的视网膜毒性有关。FAG因缺血而显示低荧光。
需要檢查什麼?
誰聯繫?
預防
最佳预防措施尚未确定。但以下措施可能有所帮助。
- 术前治疗现有的感染,如葡萄球菌性睑缘炎、结膜炎、泪囊炎,对于装有假体的个体,还要对对侧眼腔进行消毒。
- 手术前滴注聚维酮碘:
- 将市售的10%聚维酮碘溶液用于皮肤准备,用生理盐水稀释至5%浓度;
- 手术前几分钟,将两滴稀释的溶液注入结膜囊,并轻柔地操作使溶液均匀分布于眼球表面。该溶液可用于在使用眼睑开张器之前处理眼睑;
- 手术前,用盐水冲洗眼球。
- 小心地放置眼睑窥器,包括隔离睫毛和眼睑边缘。
- 预防性使用抗生素
- 术后将抗生素注射入Tenon下空间被广泛使用,但该方法的有效性证据不足;
- 术中在灌注液中添加抗生素(万古霉素)冲洗前房可能是一种有效的措施,但同时也会导致耐药菌株的出现。



 [
[