骨质疏松症和背痛
該文的醫學專家
最近審查:08.07.2025
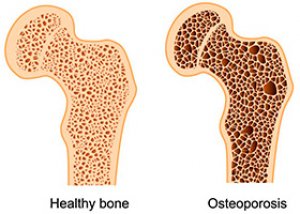
骨质疏松症是一种骨骼的系统性代谢疾病,其特征是骨量减少和骨组织微观结构的改变,进而导致骨骼脆弱并容易骨折(WHO,1994)。
骨质疏松症的发病分类
- 原发性骨质疏松症
- 绝经后骨质疏松症(1型)
- 老年性骨质疏松症(2型)
- 青少年骨质疏松症
- 特发性骨质疏松症
- 继发性骨质疏松症
- 内分泌系统疾病
- 风湿病
- 消化系统疾病
- 肾脏疾病
- 血液疾病
- 遗传性疾病
- 其他疾病(卵巢切除术、慢性阻塞性肺病、酒精中毒、厌食症、饮食失调)
- 药物(皮质类固醇、抗惊厥药、免疫抑制剂、含铝抗酸剂、甲状腺激素)
骨质疏松症的风险因素:遗传
- 种族(白种人、亚裔)
- 晚年
- 遗传
- 低体重(<56公斤)激素
- 女性
- 月经推迟
- 闭经
- 不孕不育
- 早期绝经生活方式
- 吸烟
- 酒精
- 咖啡因
- 体力活动:
- 低的
- 过多的
- 食物中缺乏钙和维生素D
- 药物
- 糖皮质激素
- 肝素
- 抗惊厥药
- 甲状腺激素
- 其他疾病
- 内分泌
- 风湿病
- 肿瘤
- 血液学
- 肝脏
- 肾脏
- 放射治疗
- 卵巢切除术
骨折的危险因素:
- 内部因素(各种疾病或与年龄有关的神经运动调节能力下降、稳定性下降、肌肉无力、听力损失、老年性痴呆、使用巴比妥类药物、镇静剂、抗抑郁药);
- 环境因素(冰、松散的地毯、湿滑的地板、公共场所的光线不足、楼梯没有扶手)。
骨质疏松症的仪器诊断:
- 脊柱X光检查:
- - 诊断较晚(诊断时骨量损失超过 30%)
- - 检测骨折(X射线形态测量)
定量计算机断层扫描
- 超声密度测定法(筛选法)
- 双能X射线吸收仪,标准方法:早期诊断(1-2%骨质流失)
骨质疏松症的主要症状是骨矿物质密度 (BMD) 下降,这种下降会在肌肉骨骼系统的所有区域发生,但在更大程度上和在发展的早期阶段,病理变化会影响脊柱,这使我们能够将其视为诊断“对象”,通过它可以识别骨质疏松症的最早表现。
骨质疏松症的典型临床症状之一是椎体骨折。仅1/3的患者出现椎体骨折的临床症状(背痛和生长迟缓),其余患者则出现椎体骨质疏松性变形,但无临床表现。通过评估Th1V-ThXII、LII-LIV水平的侧位X线片,可以最准确地识别椎体重塑情况。
X线形态学检查是指在侧位X光片上,将椎体高度从ThIV改变到LIV,并测量三个切面:前部(A值)、中部(M值)和后部(P值)。考虑到椎体尺寸会随患者的性别、年龄、体型和身高而变化,为了提高可靠性,建议分析的不是所获尺寸的绝对值,而是它们的比率——椎体指数。根据这三个绝对尺寸,可以区分以下指标:
- A/P 指数 - 前/后指数(椎体前缘高度与后缘高度之比)
- M/R 指数 - 中/后指数(椎骨中部高度与椎骨后缘高度之比)
- 指数 P/P1 - 后/后指数(椎骨后缘高度与两个上层椎骨和两个下层椎骨后缘高度之比)。
变形程度采用费尔森伯格法测定——以椎体各部分高度的百分比表示。正常情况下,该指数为100%,即椎体各维度高度均等。轻微骨质疏松性变形的特征是指数为99-85%(前提是脊柱无炎症和非炎症性疾病)。
骨质疏松症的症状主要包括三类体征:
- 与椎骨和骨骼结构变化相关的非疼痛表现(姿势改变、身高下降等)
- 一种非特异性但几乎总是发生的疼痛综合征,从轻微到剧烈,位置和严重程度各不相同。
- 心理情感领域的变化
骨质疏松症临床上显著的非疼痛性体征是胸椎后凸,常导致躯干缩短和受压,肋骨位置降低,几乎位于髂嵴上。腰椎前凸增大或变平。生理曲线和姿势的改变导致脊柱肌肉缩短,出现肌肉拉伤引起的疼痛(这种疼痛主要集中在椎旁,长时间直立姿势疼痛加剧,行走时强度降低)。一个重要的诊断标准是患者身高每年下降超过 2.5 厘米或一生中下降超过 4 厘米。头联合和联合到足的距离通常相同,前者到后者距离的减少超过 5 厘米表明患有骨质疏松症。在准确测量身高的情况下,身高减少 6 毫米可能表明椎体压缩性骨折。
背痛是骨质疏松症患者最常见的主诉。背痛可分为急性疼痛和慢性疼痛。急性疼痛综合征通常与轻微创伤(自发性骨折或从不高于自身身高的高度跌倒,由咳嗽、打喷嚏或突然运动引起)导致椎骨压缩性骨折有关。疼痛可沿神经根型放射至胸部、腹部、大腿,并急剧限制运动活动。剧烈疼痛在1-2周后减轻,在腰椎前凸或胸椎后凸增加的背景下,在3-6个月内停止,或转为慢性。
慢性疼痛可能是阵发性的,与举重、动作不协调有关,也可能是持续性的疼痛,伴有疲劳感、背部沉重感和肩胛间区域疼痛。在这种情况下,长时间行走或被迫保持同一姿势后疼痛会加剧。平卧休息后疼痛会减轻。非甾体抗炎药在大多数情况下无法缓解疼痛,或仅能略微减轻疼痛。同一患者的疼痛程度可能从轻微到剧烈不等。
除压缩性骨折外,部分骨折伴有骨膜出血、椎旁肌肉缩短、肌肉和韧带受压也会引起疼痛。肋骨排列紊乱和胸椎后凸可导致髂嵴和椎间关节受压,从而出现背部、肋骨、骨盆疼痛,以及胸部假根性疼痛。骨质疏松症较少见,可导致关节疼痛、步态不稳和跛行。
疼痛通常发生在胸部受压时,较少见于骨骼弥漫性疼痛。有一种脊柱间接负荷测试:医生从上方按压患者伸出的手臂。骨质疏松症患者会感到脊柱剧烈疼痛。有时,患者会抱怨从“踮脚”姿势突然下降时胸腰椎疼痛。
人们经常抱怨工作效率下降、疲劳加剧、烦躁不安,有时还会抱怨出现抑郁情绪。
骨质疏松症病程的一个特征是,在骨组织密度和结构发生显著变化,引发骨质疏松性骨折之前,没有特征性的临床表现。
骨质疏松症的治疗
骨质疏松症的治疗取决于双能密度测定法确定的 t 标准的值,该标准反映了 30-35 岁年轻女性峰值骨量平均值上下的标准差 (SD) 数量以及骨质疏松性骨折的存在
骨质疏松症的治疗分为三个方面:
- 病因性
- 有症状的
- 致病的。
骨质疏松症的病因治疗包括治疗继发性骨质疏松症的原发病,以及纠正或停用医源性骨质疏松症药物。对症治疗是骨质疏松症治疗和预防的必要手段。这些方法包括各种学校、教育项目、最大限度地控制可改变的危险因素、戒除不良习惯、根据专门为骨质疏松症患者制定的体育锻炼计划。如有必要,即使骨质疏松症确诊不明,髋部骨折风险较高的人群(瘦弱人群、既往有髋部骨折病史、易跌倒人群)也可考虑佩戴髋部保护装置。疼痛加剧期间使用止痛药、按摩以及手术治疗骨质疏松症也属于此类。一些作者将补钙疗法归因于对症治疗,但这并不否认其不可否认的预防价值,尤其是在青少年时期,即骨量峰值形成期。
针对病因的治疗旨在恢复正常的骨重建过程,包括抑制骨吸收增加和刺激骨形成减少。骨质疏松症的治疗可采用单一疗法或联合疗法,具体取决于病因、骨质疏松症的严重程度和躯体状态。
病因治疗包括服用以下药物:
- 减缓骨吸收:双膦酸盐(阿仑膦酸盐、阿仑膦酸盐和维生素 D、唑来膦酸)、降钙素、选择性雌激素受体调节剂、雌激素、雌激素-孕激素药物、雷奈酸锶。
- 主要是那些促进骨形成的物质:甲状旁腺激素、氟化物、合成代谢类固醇、雄激素、生长激素、雷奈酸锶。
- 对骨组织有多方面的影响:维生素 D 及其活性代谢物、成骨原、骨胶原-羟基磷灰石复合物
- 钙盐:用作联合治疗的一部分或用于骨质疏松症的一级预防。



 [
[