高血压性心力衰竭
該文的醫學專家
最近審查:29.06.2025
高血压性心力衰竭 (HFH) 是一种由慢性高血压(即高血压)引起的心力衰竭。高血压是指动脉压力长期处于高水平的状态。心脏持续处于高压状态会导致其超负荷运转,并损害其收缩功能,进而导致心力衰竭。
GSN具有以下特点:
- 心脏扩大:高血压患者心脏会扩大、增厚(肥大)。这是对工作负荷增加的一种适应性反应,但随着时间的推移,增厚的心壁可能会降低收缩效率。
- 收缩功能减弱:高血压会导致心脏收缩和泵血能力下降。收缩功能减弱会导致血液在器官和组织中停滞。
- 充血:丙型肝炎病毒 (HCV) 会导致肺部和其他器官血液淤滞。这可表现为肿胀、呼吸急促、疲劳等症状。
- 增加心脏并发症的风险:HSA 会增加心脏并发症的风险,如心肌梗塞(心脏病发作)、心律失常和其他心血管问题。
心力衰竭 (HF) 的症状可能包括呼吸急促、疲劳、肿胀(通常发生在腿部)、体力活动后疲劳加剧以及其他心力衰竭的体征。谷胱甘肽 (GSH) 的治疗包括药物控制血压、控制症状和体液水平,以及定期复诊。遵循医生的建议并保持健康的生活方式对于控制和预防 GSH 病情进展至关重要。
發病
高血压性心力衰竭 (HHF) 的发病机制涉及长期高血压背景下心脏和血管发生的一系列复杂机制和变化。HFH 发病机制的主要方面如下:
- 心肌肥大:在心室壁压力持续升高(高血压)的影响下,心肌(心肌)开始增大并增厚。这种现象称为心肌肥大,是对工作负荷增加的适应性反应。然而,随着时间的推移,肥大会导致心肌结构和功能受损。
- 收缩功能下降:心肌肥大会导致心脏收缩和有效泵血能力下降。心脏维持正常血流的能力下降,无法向器官和组织提供富含氧气和营养的血液。
- 淤血:心脏收缩功能下降,导致血液淤积在肺部和其他器官。血瘀可引起呼吸困难、肿胀、肝脏肿大等症状。
- 增加心脏负担:高血压会持续给心脏带来压力,因为它必须克服不断增加的压力才能泵血。久而久之,这会导致心肌磨损,功能下降。
- 血管重塑:高血压也会影响血管结构和功能。高血压会导致血管壁损伤,从而影响血压调节,增加心脏负担。
- 其他风险因素:高血压可能会增加血管中动脉粥样硬化(胆固醇沉积)的风险,从而进一步损害血流并导致心脏并发症。
随着谷胱甘肽(GSH)的进展,心脏功能逐渐丧失,从而导致心脏症状和并发症的出现。及时诊断和治疗高血压对于预防冠心病(CHD)发展和改善预后至关重要。
症狀 高血压性心力衰竭
高血压性心力衰竭的症状可能因疾病的程度和严重程度而异。一些常见症状包括:
- 呼吸困难(呼吸衰竭):呼吸困难可能是谷胱甘肽(GSH)最早且最具特征性的症状之一。患者可能出现呼吸困难,尤其是在体力活动和夜间睡觉时(夜间呼吸困难)。
- 水肿(腿部和/或腹部肿胀):毛细血管压力升高会导致液体渗入周围组织,从而引起肿胀,最常见于小腿和足部。在更严重的情况下,可能会出现腹部水肿。
- 疲劳和虚弱:GSH 患者可能会感到疲劳和虚弱,尤其是在进行体力活动时。
- 疲劳加剧:心脏负荷增加和心脏效率下降可能会导致患者疲劳加剧。
- 心跳加快(心动过速):心脏试图弥补功能不足可能会导致心率加快。
- 心痛(心绞痛):一些患者可能会感到心痛或压痛(心绞痛),尤其是在进行体力活动时。
- 食欲不振和恶心:患者可能会出现食欲不振、恶心或呕吐,这与胃肠道血流减少有关。
- 尿量减少:GSH会导致肾功能恶化,从而引起尿量和体液水平减少。
- 失眠和焦虑:患者可能会出现失眠和焦虑,尤其是伴有呼吸急促和不适。
所有这些症状都可能随着时间的推移和其他医疗问题而恶化。HFH 需要密切观察、治疗和血压监测。如果您怀疑患有高血压性心力衰竭或出现类似症状,请务必就医进行诊断和治疗。
階段
高血压性心力衰竭可经历多个阶段,评估这些阶段有助于确定疾病的严重程度和性质,这对于选择正确的治疗策略和控制病情至关重要。高血压性心力衰竭通常分为以下几个阶段:
- I期(I级):此阶段患者可能患有高血压,但尚未出现心力衰竭症状。心脏功能通常保持正常,患者可能没有身体活动障碍。然而,高血压可能会增加未来患心力衰竭的风险。
- II期(II级):在此阶段,患者可能开始出现心力衰竭的初期症状,例如呼吸急促和体力活动后疲劳。心脏功能在静息状态下可能仍保持相对正常,但在运动时会降低。
- III期(III级):在此阶段,心力衰竭的症状变得更加明显和令人困扰。患者即使在休息时也可能会感到呼吸急促,并且轻微的体力活动也会感到疲劳。心脏功能下降,血流效率降低。
- 第四期(IV级):在此阶段,心力衰竭症状变得非常严重。患者即使在休息时也可能会感到呼吸急促和疲劳。心脏功能严重受损,没有足够的血液流向组织和器官,这可能导致严重的并发症。
並發症和後果
高血压性心力衰竭 (HFH) 可导致多种并发症,这些并发症可能危害您的健康,需要额外的治疗和管理。HFH 的一些主要并发症包括:
- 急性心力衰竭:在心力衰竭 (HFH) 的影响下,心脏可能无法泵血,这可能导致急性心力衰竭,可能需要住院治疗和强化治疗。
- 心律失常:心脏结构和电活动的变化会导致心律失常,例如心房颤动和其他心律不齐。
- 心肌梗塞(心脏病发作):高血压心力衰竭会增加心肌梗塞的风险,尤其是在存在血管动脉粥样硬化的情况下。
- 肿胀:肺部和其他组织的血液停滞会引起肿胀,从而导致呼吸困难、生活质量下降和并发症。
- 器官损害:GSH会对肾脏、肝脏等各种器官和系统产生负面影响,导致其功能障碍。
- 冠心病:心脏和血管压力的增加会增加患冠心病的风险,其中包括心绞痛和心绞痛。
- 心脏瓣膜异常:GSH可引起心脏瓣膜的结构和功能改变,从而导致瓣膜异常。
- 血栓形成和栓塞:血栓形成(血凝块)和栓塞(血块脱落和移动)的风险增加可能导致心脏病发作和中风。
- 肾脏疾病:GSH可能导致肾功能恶化,并导致慢性肾衰竭。
- 心理和情绪问题:长期疾病会导致患者压力、抑郁和焦虑。
診斷 高血压性心力衰竭
HFH 的诊断需要综合方法,包括临床评估、实验室检查和仪器检查。以下是诊断高血压性心力衰竭的主要方法:
- 体格检查和病史询问:医生检查患者并讨论其症状和病史。了解患者是否存在高血压和其他慢性疾病非常重要。
- 血压测量:高血压性心力衰竭的主要症状是血压持续升高。医生测量患者的血压并监测其动态。
- 实验室检查:血液检查可能包括测量钠、钾、肌酐和其他物质的水平,以评估肾功能和电解质平衡。此外,测量心肌损伤标志物(例如肌钙蛋白)的水平可能有助于检测心力衰竭。
- 心电图 (ECG):心电图记录心脏的电活动,可以检测心律失常、传导异常和心壁增厚的迹象。
- 超声心动图(心脏超声):超声心动图利用超声波来观察心脏的结构和功能。超声可用于评估心壁的大小和厚度、心室功能,以及检测舒张功能障碍(心脏舒张功能受损)的体征。
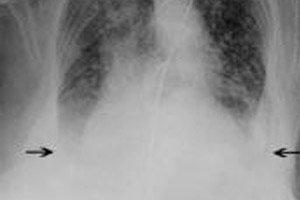
- 胸部X光检查:X光检查可以帮助检测肺充血和心脏扩大的迹象。
- 心脏的 MRI(磁共振成像)和 CT(计算机断层扫描):这些技术可以提供有关心脏结构和功能以及周围组织状况的更详细信息。
- 心脏测试:运动测试和24小时心电图监测可用于评估身体活动期间的心脏功能并监测全天的血压。
深部脑电图 (DBS) 的诊断不仅包括确诊该疾病,还包括评估其严重程度和可能出现的并发症。医生会根据诊断结果为患者开具合适的治疗方案和建议。
治療 高血压性心力衰竭
高血压性心力衰竭的治疗旨在控制血压并减轻心脏负担。治疗的主要内容如下:
- 血压控制:高血压性心力衰竭治疗的主要目标是将血压降至不会对心脏造成过度负担的水平。这通常通过抗高血压药物来实现,例如血管紧张素转换酶 (ACE) 抑制剂、β受体阻滞剂、利尿剂等。
- 治疗潜在高血压:治疗动脉高血压本身至关重要,因为它是高血压性心力衰竭的根本原因。医生会根据具体指征和患者病情,选择最合适的药物或药物组合。
- 限制盐:限制饮食中的盐摄入量有助于减少体内的肿胀和液体水平,从而使心脏更容易运作。
- 体液平衡控制:监测体液平衡非常重要,以避免体内过多的液体滞留。在某些情况下,可能需要限制液体摄入量。
- 支持疗法:医生可能会开一些药物,例如利尿剂,以减轻肿胀,使心脏更容易运作。医生也可能会开一些增强心肌收缩力的药物。
- 改变生活方式:建议患者采取健康的生活方式,包括适当的营养、适度的体育活动、遵守活动水平建议和压力管理。
- 定期监测和医生访视:高血压心力衰竭患者应定期就医,以监测病情、调整治疗方案并预防并发症。
高血压心力衰竭的治疗需要个体化,医生会根据患者的具体临床情况开出最合适的药物和建议。
預測
高血压性心力衰竭 (HF) 的预后差异很大,取决于多种因素,包括疾病的严重程度、治疗效果、是否遵守生活方式和饮食建议,以及是否存在其他疾病和风险因素。值得注意的是,遵从医生建议和控制高血压在 HF 的预后中起着至关重要的作用。
影响GOS预测的要点包括:
- GSH 的严重程度:根据高血压导致心脏无法承受的程度,GSH 可分为轻度、中度或重度。轻度 GSH 的预后可能比重度 GSH 更好。
- 血压控制:通过药物治疗和改变生活方式有效控制血压可以显著改善医护人员的预后。未得到控制的高血压可能会损害心脏健康并导致并发症。
- 遵守治疗和建议:重要的是,GSH 患者要遵守医生的建议,服用处方药,遵循限制盐和液体的饮食,并通过遵守身体活动建议来过上积极的生活方式。
- 合并症:糖尿病、肥胖症、肾脏或肺部疾病等其他医疗问题可能会使 GSN 的预后恶化。
- 年龄和性别:预后可能因患者的年龄和性别而异。
- 并发症:心律失常、心肌梗死或血栓形成等并发症可能会使预后恶化。
- 治疗效果:如果GSH治疗没有达到预期效果或者没有有效控制血压,预后可能会受到不利影响。
总体而言,早期诊断、严格遵守治疗方案、调整生活方式以及定期随访有助于改善谷胱甘肽综合征的预后并阻止其进展。然而,咨询医生以便更好地评估预后并制定符合患者具体需求的治疗方案至关重要。
所用文献
- Shlyakhto,EV 心脏病学:国家指南/编辑。作者:EV Shlyakhto。 - 第二版、修订版和附录 - 莫斯科:GEOTAR-Media,2021 年
- 赫斯特心脏病学。第1、2、3卷。2023年


