纤维胸腔
該文的醫學專家
最近審查:04.07.2025
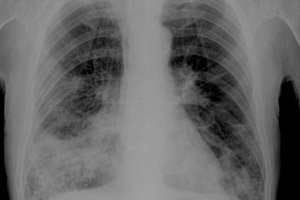
胸膜腔疾病是各种支气管肺部病变后常见的并发症。纤维胸可能是其中一种并发症——我们所说的纤维胸是指胸膜腔内闭塞性纤维化。闭塞是由于液体胸膜分泌物释放的纤维团块积聚,以及血胸中的纤维蛋白块所致。
纤维胸可能是渗出性胸膜炎(特别是结核性胸膜炎)、胸膜积脓、各种胸部损伤或手术的结果。
简而言之,纤维胸是指胸膜腔内填充物(过度生长),且极有可能进一步骨化。胸膜片的正常滑动受到阻碍,肺部在吸气时无法完全打开。该过程伴有剧烈疼痛,并可能扩散至肺部组织:在这种情况下,胸腔内的器官可能会移位到患侧。[ 1 ]
流行病學
呼吸系统疾病是最常见的疾病类别之一。过去几年,其发病率增长了约10%。专家认为,发病率的上升是由于社会经济状况和生态环境恶化、生活水平下降以及移民增加。
绝大多数情况下,纤维胸是其他疾病的并发症。其在整体发病率中的发病率估计约为2-4%。对于外科门诊患者,这一比例可能略高,但目前尚无此类统计数据。[ 2 ]
原因 纤维胸
纤维胸在绝大多数情况下是呼吸系统其他疾病(尤其是胸膜疾病)的并发症。因此,纤维胸的初始病因通常包括:
- 胸膜炎症(干燥或渗出性);
- 胸膜积脓;
- 无菌性胸膜炎伴有胰腺炎症;
- 肿瘤过程(间皮瘤);
- 肿瘤转移;
- 穿透性胸部损伤;
- 肺切除术(全部或部分);
- 胸膜结核;
- 由自身免疫过程引起的胸膜炎。
纤维化疾病的初期症状通常在原发疾病发生数月后出现。例如,肺切除术后纤维胸可能在术后约6-18个月出现。
正如我们已经指出的,纤维胸几乎从未作为一种独立的病理学现象出现,而是作为其他疾病的并发症出现。这类诱发疾病既可以是肺部疾病,也可以是其他不会直接损害肺组织的疾病。
風險因素
纤维胸是一种复杂且多因素的疾病。病理发展的最重要诱因包括:
- 长期或频繁的呼吸系统炎症病理;
- 代谢紊乱(主要是糖尿病、肥胖症);
- 晚年;
- 心功能不全,左心室功能障碍;
- 急性肾衰竭,慢性肾衰竭急性期;[ 3 ]
- 正在接受血液透析的患者;
- 外周血管网络病理;
- 肺部手术(特别是肺切除术)。
以上几点是指所谓的一般危险因素。
此外,呼吸衰竭、长时间人工通气和长期住院重症监护病房也会增加患纤维胸的风险。
發病
纤维胸是指胸膜腔被粘连和纤维结缔组织堵塞,导致呼吸系统丧失正常功能。该病症通常是肺切除术后的晚期后果。
另一个常见的病理发展原因是炎症性胸膜病变,特别是脓胸、血胸。这些反应导致形成大量胸膜粘连,并因胸膜源性纤维化而导致肺体积显著缩小。
健康人的胸膜腔是由壁层胸膜片和脏层胸膜片(浆膜)围成的解剖学缝隙状空间。正常情况下,该空间不应含有任何内含物。然而,在某些病因的影响下,胸膜会发生病理改变,导致胸膜腔内纤维化和充盈(融合)增多。
症狀 纤维胸
纤维胸的症状缺乏特异性,因此诊断较为困难。一般而言,临床表现可能体现在以下症状中:
- 胸膜损伤的体征:
- 胸痛;
- 患侧胸部体积减小,半侧呼吸延迟;
- 肋骨之间的间隙萎缩。
- 呼吸衰竭的症状:
- 即使进行最少的体力活动也会出现呼吸困难;
- 指尖和指甲以及鼻唇三角区发绀;
- 疲劳感增加,虚弱感增加。
症状的严重程度可能有所不同,取决于胸膜损伤的程度以及是否存在呼吸衰竭等并发症。通常,我们谈论的并非单一症状,而是同时出现多个明显的症状,这些症状构成相应的综合征。
纤维胸综合征总体而言是由同一发病机制所共同构成的一组症状。这些症状的组合可能在上述表现形式中有所不同。
纤维胸的初期表现可能如下:
- 患者主诉胸内疼痛,咳嗽时疼痛加剧,并有不同程度的呼吸困难;
- 严重的纤维胸患者会出现心动过速、头晕、胸痛、皮肤苍白、眼圈变黑等症状;
- 如果在感染和炎症过程中出现纤维胸,则会出现体温升高、发冷、全身无力和中毒症状。
无论病情进展到何种程度,患者都会出现不同程度的呼吸困难和胸痛。但这些症状并不具有特异性,因此需要进行X光检查或CT扫描才能确诊。
纤维胸的特征性胸部改变
胸部检查 |
患侧下沉,呼吸延迟,吸气时肋骨之间的间隙缩小。 |
触诊检查 |
发声震颤微弱或(-)。 |
打击乐器 |
沉闷或钝的声音。 |
听诊 |
呼吸微弱或听不见,有胸膜杂音,支气管音弱或(-)。 |
X射线 |
纤维胸病变表现为均匀的暗化。 |
- 右侧纤维胸
纤维胸在左侧和右侧发病率相同。如果病变发生在右侧,主要症状通常是呼吸困难——无论是在活动时还是静息时。随着病情进展,还会出现其他症状,例如心动过速、下肢肿胀、颈部静脉血管肿胀和搏动、右侧胸骨后疼痛。患者会主诉严重的虚弱、疲劳和无法活动。
- 左侧纤维胸
左侧纤维胸病变通常需要与呼吸系统疾病以及心血管系统疾病进行鉴别诊断。患者可能主诉心脏疼痛,并放射至左肩或左腹部。
左侧纤维性病变常伴有心跳加快和呼吸困难的症状,咳嗽、打喷嚏和突然的身体运动时疼痛通常会加剧。
形式
纤维胸可根据一系列取决于特定标准的特征进行分类。
根据致病因素,疾病可以是:
- 术后(肺切除术的结果);
- 病理性的(由于另一种潜在疾病)。
根据炎症过程的发展,纤维胸可以表现为:
- 增加;
- 稳定的。
如果我们考虑到病理的定位,则可以区分以下类型的纤维胸:
- 顶端的;
- 叶间;
- 近肋部;
- 膈上;
- 旁纵隔。
特发性或原发性纤维胸是一种没有明显原因的疾病。
並發症和後果
纤维胸的主要不良反应有:
- 慢性呼吸衰竭(体内缺氧);
- 肺动脉高压;
- 慢性肺心病;
- 继发感染和肺部炎症过程的发展。
在先前的炎症过程和纤维胸发展过程中,血管网络和心脏可能会移位。这种情况可能会导致胸腔压力增加并扰乱心脏血流。在这种情况下,预防心肺功能不全至关重要:如果发现器官移位,建议患者接受紧急手术。
不良反应和并发症的发生概率取决于纤维胸的程度和患病率。如果在晚期才发现病变,通常预示着病情发展不妙。及时就医并接受充分治疗可增加患者相对康复的机会,即抑制纤维化进程。然而,即使是康复的患者也需要定期进行医疗监督。
診斷 纤维胸
对于疑似纤维胸的主要研究方法如下:
- 基本方法:
- 对病人进行一般检查;
- 检查胸部区域;
- 触诊法;
- 叩诊检查;
- 聆听(听诊法)。
- 其他方法:
- 胸部X光检查;
- 血液和痰液检查。
纤维胸的典型症状是呼吸困难、胸痛。全身检查时,应注意皮肤苍白、发绀。[ 4 ]
体检时可发现患侧胸部萎缩、呼吸浅快、深吸气时患侧滞后。
纤维胸的叩诊音是什么样的?叩诊音通常是浊音。
听诊呼吸微弱,伴有肺泡音,或完全听不到。胸膜摩擦音明显。支气管音弱或缺失。
触诊可发现声音震颤急剧减弱或消失。[ 5 ]
血液和痰液检查未显示任何特殊变化。
仪器诊断主要通过胸腔普通X线摄影或断层扫描进行。为了区分胸膜内的纤维蛋白积聚物和液体分泌物,一些患者需要进行胸膜穿刺。该诊断程序包括进行穿刺并抽出腔内内容物。然后将抽出的物质送去实验室检测是否存在感染体征、异常细胞或纤维蛋白丝。[ 6 ]
进一步措施的规模取决于初步诊断的结果。
- X 光检查显示纤维胸
纤维胸的X线表现为均匀阴影。受累肺野影减少,且不同程度的加深,膈顶位置升高,肋膈窦闭合不全,纵隔器官移位至患侧。可能出现胸膜钙化区。
胸膜表面增厚和形成粘连的区域很明显。
纤维胸的放射学征象可能伴有肺、胸膜和骨组织中的结核病灶。有时可发现钙化——致密的钙盐沉积物。[ 7 ]
鑑別診斷
纤维胸应与以下病症相区别:
- 肺组织局灶性或肺叶致密化;
- 肺组织中的空腔;
- 阻塞性或压缩性肺不张;
- 胸腔积液;
- 气胸;
- 渗出性支气管收缩;
- 支气管阻塞;
- 呼吸窘迫综合征。
治療 纤维胸
无论病情发展到何种阶段,药物都无法治愈纤维胸。目前尚无药物能够溶解纤维增生、清洁胸膜腔,从而恢复胸膜的功能。
然而,治疗纤维胸的药物主要是为了影响问题的根本原因。
例如,如果该疾病之前患有慢性微生物疾病,那么根据所确定的细菌的耐药性开出抗生素是合适的。
如果炎症比较剧烈,可以使用非甾体类抗炎药。
在肿瘤初期,根据个人情况,采取化疗和其他适当的治疗。
如果最初出现风湿性或其他自身免疫性病因的炎症过程,则使用皮质类固醇是合适的。
如果纤维胸的根本病因不再重要或无法确定,且病理动态持续恶化,则需要寻求外科医生的帮助。如果肺部明显受压,则必须进行手术——在这种情况下,需要进行胸膜剥脱术或胸膜切除术。该手术通过切除胸膜区域来释放肺部,从而恢复其功能。
对于肺切除术后出现纤维胸的患者,不宜进行进一步干预。因此,应重点进行对症治疗。治疗的主要目标如下:
- 尽量减少呼吸急促的表现;
- 优化健康肺的功能;
- 缓解心血管系统。
药物
药物无法消除正在形成的纤维化过程——因此需要手术,但这并不总是安全且合适的。但这并不意味着不进行药物治疗:药物可以改善患者的生活质量,缓解症状。
- 为了对抗纤维胸的感染和炎症过程,医生会开具广谱抗菌药物,例如头孢曲松、强力霉素和阿奇霉素。此外,医生通常还会使用具有抗结核作用的药物,例如异烟肼、利福平等。
头孢曲松 |
第三代头孢菌素类抗生素,作用时间长,药效广。该药物平均每24小时使用1-2克,连续使用数天(通常不超过一周)。头孢曲松最常见的副作用:腹泻、皮疹、肝酶升高、嗜酸性粒细胞增多、白细胞减少。 |
阿奇霉素 |
大环内酯类抗生素的代表,其特点是抗菌活性广。该药物每日服用一次,每日两餐之间服用。疗程由医生决定(通常为3-5天)。副作用发生率较低。在极少数情况下,可能出现消化不良、皮疹、阴道炎和中性粒细胞减少症。 |
- 为消除中毒症状,以口服及静脉滴注补液、服用消炎、解热药物(乙酰水杨酸、扑热息痛、布洛芬等)为宜。
扑热息痛 |
这是一种镇痛解热药,每日3次,每次1-2片。建议两次服药之间至少间隔4小时。对乙酰氨基酚治疗期间的副作用非常罕见,例如过敏、恶心、肝酶活性升高等。 |
雷吉德隆 |
口服补液盐用于恢复体液电解质平衡并纠正酸中毒。Regidron 需遵医嘱服用。副作用极少发生。 |
- 为了支持肝功能,医生会开出保肝药(Essentiale、Karsil、Gepabene),在更复杂的纤维胸病例中,医生会开出皮质类固醇药物。
Essentiale forte N |
保肝药,每日三次,每次两粒,随餐服用。疗程为2-3个月,具体时间由医生决定。可能出现的副作用:消化功能紊乱,罕见情况下出现过敏反应。 |
泼尼松龙 |
激素类糖皮质激素,具有抗炎、抗过敏、脱敏和免疫抑制作用。剂量根据个体情况设定。疗程通过逐渐减量完成。长期服用该药物可能会出现视力下降、消化不良、睡眠障碍、血栓形成、血压变化以及神经系统紊乱。 |
物理治疗
使用氧气进行治疗和预防被称为氧疗。这种方法对于纤维胸尤其重要,因为它有助于弥补组织缺氧。
在氧疗的背景下,患者血浆中的氧含量会增加,呼吸会得到改善,血液中的氧合血红蛋白水平会增加,并且通过最大限度地减少组织中氧化不足的产物的数量,代谢性酸中毒会减少。
氧疗无法阻止纤维胸的进展,但可以显著改善患者的生活质量。治疗后,患者的幸福感显著改善,睡眠也恢复正常。固定式和移动设备均可进行氧疗,大大简化了治疗流程。
除了氧气治疗外,还建议患者掌握正确的呼吸技巧,并进行有助于改善肺通气的呼吸练习。
手术治疗
所有因纤维胸造成肺部受压的患者,均需接受胸膜切除术及去皮术治疗。该手术需切除必要的胸膜部分,以释放肺部并恢复其功能。
在胸膜切除术中,医生会切除部分壁层胸膜和脏层胸膜。医生采用侧入路进行组织解剖,切除第五至第六根肋骨。之后,医生会用钝性剥离法将部分胸膜从肺组织中剥离,然后切除。[ 8 ]
为了完全矫正肺部,外科医生会进行去皮术——去除纤维堆积物。胸腔引流使用一对引流管。
干预的结果是,受影响的肺部恢复正常,呼吸系统开始正常运作。
如果肺切除术后出现纤维胸,由于手术操作不当,无法进行手术干预。在这种情况下,应进行对症支持治疗,以缓解呼吸困难并减轻心血管系统的负担。
預防
纤维胸的形成在很多情况下是可以预防的。为了最大限度地降低病理过程发展的可能性,有必要听取以下建议:
- 及时咨询医生有关呼吸系统疾病的诊断和治疗;
- 增强免疫系统,避免体温过低;
- 戒掉不良习惯,尤其是吸烟;
- 避免被动吸入香烟烟雾;
- 避免化学物质损害呼吸系统,必要时使用个人防护设备;
- 迅速消除体内任何感染和炎症过程;
- 饮食健康,积极生活,避免缺乏运动;
- 系统地进行预防性的身体综合诊断,每年进行一次肺部透视检查。
預測
如果纤维胸的进展得到及时遏制,预后通常较好或较差。并发症的发生概率取决于原发疾病的严重程度、患者的年龄和总体健康状况以及纤维病变的扩散程度。
纤维化现象的进展通常与时间并无线性关系。纤维胸经历的阶段越多,病情越严重,预后也越差。
如果患者被诊断患有纤维胸,应始终由合格的医生进行治疗。然而,这种情况没有统一的治疗标准。由于许多情况下,疾病的发生和发展之前都存在炎症过程,因此可以开具抗炎药物。皮质类固醇仅适用于治疗自身免疫性疾病和呼吸器官急性中毒病变的患者。
进行肺剥脱术时,可以讨论该疾病的良好预后。经过这样的干预,患者实际上可以“忘记”这个问题,继续过着完全正常的生活。如果我们考虑对确诊为纤维胸的患者进行非手术治疗,那么即使呼吸衰竭程度轻微,也存在病情进一步进展的风险。最不利的预后发生在肺切除术后发病或出现明显严重呼吸衰竭的患者身上。


